
Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Atrofia facciale progressiva
Esperto medico dell'articolo
Ultima recensione: 05.07.2025
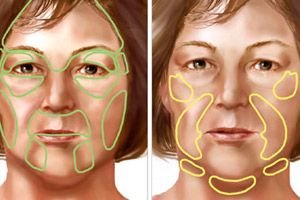
In letteratura questa malattia è nota con due termini: atrofia facciale progressiva emisferica (hemiatrophia faciei progressiva) e atrofia facciale progressiva bilaterale (atrophia faciei progressiva bilateralis).
Inoltre, si può osservare atrofia emisferica e crociata del viso e del corpo.
Le cause atrofia facciale progressiva
Si suppone che la malattia possa essere causata da traumi al cranio o al viso, infezioni diffuse o locali, sifilide, siringomielia, danni al V o VII paio di nervi cranici, estirpazione o lesione del tronco simpatico cervicale, ecc. Alcuni autori ammettono la possibilità di un'emiatrofia del viso, combinata con un'emiatrofia del corpo dovuta a distrofia nelle parti diencefaliche del sistema nervoso autonomo.
Esistono casi di emiatrofia dopo encefalite epidemica, così come in caso di tubercolosi polmonare che ha colpito il tronco simpatico cervicale.
Secondo i dati disponibili, l'atrofia facciale progressiva, nella stragrande maggioranza dei casi, è una sindrome associata a diverse patologie, in cui il sistema nervoso autonomo è coinvolto nel processo patologico a vari livelli. Ovviamente, traumi e altri fattori rappresentano solo un fattore scatenante per lo sviluppo di questi gravi fenomeni neurodistrofici.
Sintomi atrofia facciale progressiva
I pazienti lamentano solitamente che la metà del viso interessata è più piccola di quella sana; la differenza di volume tra la parte facciale del cranio e i tessuti molli aumenta gradualmente; sul lato interessato la pelle è di colore giallo-scuro, assottigliata e si raccoglie in numerose pieghe quando si sorride.
Talvolta i pazienti avvertono un formicolio nella zona della guancia interessata o in tutta la metà del viso, lacrimazione dall'occhio del lato interessato, soprattutto con il freddo, con il vento, e una differenza nel colore delle guance, particolarmente evidente con il freddo.
Nell'emiatrofia grave, sembra che una metà del viso appartenga a una persona emaciata al limite per fame o intossicazione da cancro, e l'altra metà a una persona sana. La pelle del lato interessato è di colore grigio-giallastro o brunastro e non arrossisce. La rima palpebrale è dilatata a causa dell'abbassamento della palpebra inferiore.
Premendo sui fori sopraorbitari, infraorbitari e meniscali, si avverte dolore.
Il riflesso corneale è ridotto, ma le pupille sono dilatate uniformemente e reagiscono alla luce in modo uguale.
La pelle assottigliata sembra pergamena; l'atrofia si estende anche al tessuto sottocutaneo, ai muscoli masticatori e temporali e al tessuto osseo (mascella, osso zigomatico e arco zigomatico).
Il mento è spostato verso il lato interessato, poiché le dimensioni del corpo e la branca della mandibola sono ridotte, ciò è particolarmente evidente nei pazienti che soffrono di emiatrofia del viso fin dall'infanzia; anche metà del naso è ridotta, il padiglione auricolare è rugoso.
In alcuni casi, l'emiatrofia del viso è associata all'atrofia della stessa metà del corpo e talvolta all'atrofia del lato opposto del corpo (emiatrofia cruciata), a sclerodermia monolaterale o eccessiva deposizione di pigmento nella pelle, crescita alterata o depigmentazione dei capelli, emiatrofia della lingua, del palato molle e dei processi alveolari, carie e perdita dei denti e sudorazione alterata.
Una volta raggiunto un grado o l'altro, l'emiatrofia facciale si arresta, si stabilizza e non progredisce ulteriormente.
Gli esami clinici e fisiologici di questo gruppo di pazienti hanno dimostrato che in tutte le forme di atrofia facciale progressiva sono presenti, in diversa misura, marcati disturbi nella funzionalità del sistema nervoso autonomo.
Nei pazienti affetti da distrofia facciale monolaterale, solitamente si riscontra un'asimmetria nei potenziali elettrici e nella temperatura cutanea, con predominanza sul lato affetto.
Nella maggior parte dei casi si osserva una diminuzione dell'indice oscillografico e uno spasmo dei capillari sul lato interessato, che indicano la predominanza del tono del sistema nervoso simpatico.
Quasi tutti i pazienti mostrano alterazioni elettroencefalografiche caratteristiche di un danno alle formazioni ipotalamico-mesencefaliche del cervello. Gli studi elettromiografici rivelano quasi sempre alterazioni dell'attività elettrica dei muscoli del lato della distrofia, anche quando si osservano clinicamente manifestazioni atrofiche nei tessuti.
Sulla base di una serie di dati di ricerca clinica e fisiologica, LA Shurinok individua due fasi dell'atrofia facciale: progressiva e stazionaria.
Diagnostica atrofia facciale progressiva
L'emiatrofia facciale deve essere differenziata dall'asimmetria nel sottosviluppo congenito (non progressivo) del viso, dall'emiipertrofia facciale, così come dal torcicollo muscolare, dalla sclerodermia focale, dall'atrofia tissutale nelle lipodistrofie e dalla dermatomiosite. Queste ultime patologie sono trattate nei corsi di ortopedia generale e dermatologia.
Trattamento atrofia facciale progressiva
I metodi chirurgici per il trattamento dell'atrofia facciale progressiva sono consentiti solo (!) dopo la sospensione o l'inibizione della progressione del processo, ovvero nel suo secondo stadio completato. A tal fine, si raccomanda un trattamento farmacologico e fisioterapico complesso in combinazione con il blocco vago-simpatico e, talvolta, con il blocco del ganglio cervico-toracico.
Per migliorare il metabolismo tissutale, si consiglia la somministrazione di vitamine (tiamina, piridossina, cianocobalamina, tocoferolo acetato), aloe, corpo vitreo o lidasi per 20-30 giorni. Per stimolare il metabolismo muscolare, l'ATP viene somministrato per via intramuscolare a dosi di 1-2 ml per 30 giorni. La tiamina contribuisce a normalizzare il metabolismo dei carboidrati, aumentando la quantità di ATP (formata dalla fosforilazione ossidativa nei mitocondri). Cianocobalamina, nerobol e retabolil contribuiscono a normalizzare il metabolismo proteico.
Per influenzare le parti centrali e periferiche del sistema nervoso autonomo (SNA) vengono combinati l'elettroforesi dei gangli simpatici cervicali, un collare galvanico, l'elettroforesi endonasale con una soluzione al 2% di cloruro di calcio o difenidramina (7-10 sedute), UHF sulla regione ipotalamica (6-7 sedute) e una semimaschera galvanica con lidasi (n. 7-8).
È necessario escludere fonti di irritazione provenienti dal fegato, dallo stomaco, dagli organi pelvici, ecc.
In caso di aumento del tono simpatico e contemporanea debolezza delle divisioni parasimpatiche del sistema nervoso, si raccomanda di combinare farmaci simpaticolitici e colinomimetici, tenendo conto dell'entità del danno: in caso di danno alle strutture vegetative centrali, vengono prescritti agenti adrenolitici centrali (clorpromazina, ossazil, reserpina, ecc.); i gangli sono trattati al meglio con ganglioplegici (pachicarpina, exonio, pentamina, ganglerone, ecc.). Quando sono coinvolte nel processo sia le divisioni periferiche che quelle centrali del sistema nervoso centrale, vengono utilizzati antispastici come papaverina, dibazolo, eufillina, platifillina, chellina, spasmolitina, acido nicotinico.
Il tono simpatico si riduce limitando l'apporto di proteine e grassi nella dieta; per potenziare l'effetto parasimpatico, vengono prescritti acetilcolina, carbacolo, nonché sostanze anticolinesterasiche (ad esempio, proserina, ossamizina, mestinon) e antistaminici (difenidramina, pipolfen, suprastin). Sono inoltre indicati alimenti ricchi di carboidrati, un clima fresco di montagna o di mare, bagni di anidride carbonica (37 °C) e altri rimedi e metodi prescritti dai neurologi (LA Shurinok, 1975).
Grazie al trattamento preoperatorio conservativo, il processo si stabilizza, anche se l'atrofia, di norma, rimane esteriormente manifesta.
I miogrammi dei muscoli facciali mostrano un aumento della loro attività bioelettrica, una diminuzione o addirittura la scomparsa dell'asimmetria degli indicatori dello stato del sistema nervoso autonomo, una diminuzione in un certo numero di casi (forme iniziali della malattia) dei valori dei potenziali elettrici della pelle del viso e la scomparsa di disturbi nella termotopografia della pelle.
Metodi di trattamento chirurgico dell'atrofia facciale progressiva
I principali metodi di trattamento chirurgico dell'atrofia facciale sono i seguenti.
- Iniezioni di paraffina sottocutanea nella guancia atrofica. A causa di casi di trombosi ed embolia dei vasi, i chirurghi attualmente non utilizzano questo metodo.
- Innesto di tessuto sottocutaneo (a causa del suo raggrinzimento graduale e irregolare, non ha trovato ampia applicazione).
- L'introduzione di espianti in plastica, che eliminano l'asimmetria facciale a riposo, ma allo stesso tempo immobilizzano il lato interessato e annullano la simmetria del sorriso, è un problema che non riguarda solo la rigidità della plastica, che si trova in aree tipicamente morbide e flessibili. A questo proposito, l'impianto di plastica porosa è più promettente, ma non ci sono dati convincenti in letteratura sui risultati del suo utilizzo. Si raccomanda inoltre l'utilizzo di espianti in silicone, che presentano inerzia biologica ed elasticità stabile.
- L'impianto della cartilagine frantumata e della base del tessuto connettivo dello stelo di Filatov sotto la pelle presenta pressoché gli stessi svantaggi: rigidità (cartilagine), capacità di immobilizzare il viso (cartilagine, stelo).
- Reimpianto di un lembo cutaneo de-epidermizzato e privo di tessuto sottocutaneo o del rivestimento proteico di un testicolo di toro utilizzando il metodo di Yu. I. Vernadsky.
Correzione dei contorni del viso secondo il metodo di Yu. I. Vernadsky
Si pratica un'incisione nella regione sottomandibolare, attraverso la quale la pelle, precedentemente "sollevata" con una soluzione di novocaina allo 0,25%, viene staccata utilizzando grandi forbici di Cooper curve e smussate oppure uno speciale rasoio con un lungo manico.
Dopo aver compresso e premuto la tasca risultante dall'esterno, i contorni del futuro trapianto vengono delineati sulla superficie anteriore dell'addome in anestesia locale utilizzando una dima di plastica pre-preparata. Nell'area delineata (prima del trapianto), la pelle viene de-epidermizzata e quindi il lembo viene separato, cercando di non intrappolare il tessuto sottocutaneo.
Dopo aver prelevato il lembo con fili di plastica (supporti), le estremità vengono infilate nella cruna di 3-4 aghi dritti e spessi ("zingari"), con l'aiuto dei quali le estremità dei supporti vengono tirate nella ferita sottocutanea del viso, quindi vengono estratte dalle arcate superiori e laterali della ferita e legate su piccoli rulli di iodoformio. In questo modo, l'innesto cutaneo sembra essere teso su tutta la superficie della ferita sottocutanea. Poiché l'innesto presenta una superficie della ferita su entrambi i lati, cresce fino alla pelle e ai tessuti sottocutanei all'interno della tasca della ferita.
Nei punti di maggiore depressione della guancia, il lembo viene raddoppiato o disposto in tre strati cucendo una sorta di "toppa" duplicata al lembo principale. L'effetto estetico di questo metodo è piuttosto elevato: l'asimmetria facciale viene eliminata; la mobilità della metà interessata del viso, sebbene ridotta, non è completamente paralizzata.
Durante e dopo l'operazione, di solito non si verificano complicazioni (a meno che non si verifichi un'infezione che porti al rigetto del trapianto o dell'espianto). Tuttavia, col tempo, si verifica una certa atrofia della pelle trapiantata (o di altro materiale biologico) e deve essere aggiunto un nuovo strato. In alcuni pazienti, dopo il trapianto di pelle autologa de-epidermizzata, si sviluppano cisti sebacee che si ingrandiscono gradualmente. In questi casi, si raccomanda di perforare la pelle al di sopra del sito di accumulo di grasso (in 2-3 punti) con un ago da iniezione spesso e di farla fuoriuscire attraverso le punture. Successivamente, la cavità vuota viene lavata con alcol etilico al 95% per causare la denaturazione delle cellule attivate delle ghiandole sebacee; parte dell'alcol viene lasciata nella cavità sotto un bendaggio compressivo applicato per 3-4 giorni.
Per evitare la formazione di cisti sebacee (ateromi) e ulteriori traumi, al posto dell'autoderma è consigliabile utilizzare la membrana proteica del testicolo di un toro, che viene perforata con un bisturi a scacchiera e iniettata sotto la pelle della zona interessata del viso (allo stesso modo dell'autoderma).
 [ 19 ]
[ 19 ]
Correzione del contorno del viso con il metodo AT Titova e NI Yarchuk
La chirurgia plastica di contorno viene eseguita utilizzando la fascia larga della coscia conservata allogenicamente, innestandola in uno o due strati o a fisarmonica (ondulandola) se è necessaria una quantità significativa di materiale plastico.
Viene applicato un bendaggio compressivo sul viso per 2,5-3 settimane.
Dopo 2-3 giorni dall'operazione si nota una fluttuazione nella zona del trapianto, causata non dall'accumulo di liquido sottocutaneo, ma dal gonfiore dell'innesto fasciale e dall'infiammazione asettica della ferita.
Per ridurre il gonfiore dopo l'intervento chirurgico, applicare freddo sulla zona del trapianto per 3 giorni e assumere difenidramina per via orale alla dose di 0,05 g 3 volte al giorno per 5-7 giorni.
Il gonfiore postoperatorio dell'innesto è pericoloso quando l'incisione per la formazione del letto e l'introduzione della fascia si trova direttamente sopra l'area del trapianto. Ciò può causare un'eccessiva tensione ai margini della ferita, causandone la separazione e la fuoriuscita di parte della fascia. Per prevenire questa complicanza, le incisioni cutanee devono essere eseguite al di fuori dell'area del trapianto e, se ciò dovesse verificarsi, nelle fasi iniziali è possibile limitarsi alla rimozione di parte dell'innesto fasciale e applicare suture secondarie alla ferita.
Se si verifica un'infezione e si sviluppa un'infiammazione nella ferita, è necessario rimuovere l'intero trapianto.
Nonostante l'ampio distacco di tessuto durante il trapianto di fascia, ematomi sottocutanei ed emorragie intradermiche sono estremamente rari, il che può essere spiegato in parte dall'effetto emostatico del tessuto fasciale. Il rischio maggiore di formazione di ematomi si verifica quando si eliminano deformazioni pronunciate della parte laterale del viso. Un ampio distacco di tessuto attraverso un'incisione davanti al padiglione auricolare crea un prerequisito per l'accumulo di sangue nella sezione inferiore e chiusa del letto formato. Se si sospetta la formazione di ematomi, si raccomanda di creare un deflusso nella parte inferiore della ferita.
Complicazioni
La complicanza più grave è la suppurazione della ferita chirurgica, che si verifica quando l'innesto o il letto ricevente si infettano. Per prevenirla, è necessario osservare rigorosamente le norme asettiche durante la preparazione degli innesti fasciali e durante il loro trapianto, cercando di non danneggiare la mucosa orale durante la formazione del letto nella zona delle guance e delle labbra.
La presenza di una comunicazione tra la ferita chirurgica e la cavità orale durante l'intervento chirurgico è una controindicazione al trapianto di fascia, membrana proteica, ecc. Un intervento ripetuto è consentito solo dopo alcuni mesi.
Considerando che il tessuto adiposo sottocutaneo della pianta del piede umano (il cui spessore varia da 5 a 25 mm), così come il derma del piede, differiscono notevolmente dal grasso e dal derma di altre aree e che sono molto resistenti, densi, elastici e hanno scarse proprietà antigeniche, NE Sel'skiy et al. (1991) raccomandano questo allomateriale per la chirurgia plastica del contorno del viso. Dopo averlo utilizzato su 21 pazienti, gli autori hanno notato suppurazione e rigetto del trapianto in 3 persone. Ovviamente, è necessario continuare a studiare i risultati immediati e remoti dell'utilizzo di questo materiale plastico, poiché, a differenza della pelle disepitelizzata di altre aree, la pelle plantare è priva di ghiandole sudoripare e sebacee, il che è molto importante (in termini di prevenzione della formazione di cisti).

