
Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Neuropatia del nervo mediano della mano.
Esperto medico dell'articolo
Ultima recensione: 04.07.2025
Una delle malattie dei nervi periferici più frequentemente diagnosticate è la neuropatia del nervo mediano, uno dei tre principali nervi motori-sensoriali delle mani, che provvede al movimento e alla sensibilità dalla spalla alla punta delle dita.
Senza tener conto dei fattori patogenetici, molti continuano a chiamarla neurite e l'ICD-10, in base alle caratteristiche anatomiche e topografiche della malattia, la classifica come una mononeuropatie degli arti superiori con il codice G56.0-G56.1.
Epidemiologia
Le statistiche esatte di questa patologia sono sconosciute. La maggior parte degli studi epidemiologici si concentra sulla sindrome del tunnel carpale, la sindrome più comune da compressione periferica del nervo mediano, con una frequenza del 3,4% di tutte le neuropatie: 5,8% nelle donne e 0,6% negli uomini.
I neurologi europei sottolineano che questa sindrome viene diagnosticata nel 14-26% dei pazienti affetti da diabete, circa il 2% dei casi viene registrato durante la gravidanza, in quasi il 10% degli autisti professionisti, in un quarto degli imbianchini, nel 65% delle persone che lavorano costantemente con utensili vibranti e nel 72% degli operai impegnati nella lavorazione manuale di pesce o pollame.
Ma la sindrome del pronatore rotondo è riscontrata in circa due terzi delle mungitrici.
Le cause neuropatia del nervo mediano
Nella maggior parte dei casi, le cause della neuropatia del nervo mediano sono la compressione di una parte del tronco nervoso, che in neurologia è definita neuropatia da compressione del nervo mediano, neurocompressione o sindrome del tunnel. La compressione può essere conseguenza di lesioni: fratture nella zona della testa omerale o della clavicola, lussazioni e forti traumi alle articolazioni di spalla, avambraccio, gomito o polso. Se i vasi sanguigni e i capillari dell'endonevrio adiacente al nervo sono soggetti a compressione, viene diagnosticata una neuropatia da compressione-ischemia del nervo mediano.
In neurologia si distinguono anche altri tipi di neuropatia del nervo mediale, in particolare quella degenerativo-distrofica, associata ad artrosi, osteoartrosi deformante o osteite delle articolazioni della spalla, del gomito o del polso.
In presenza di infiammazioni infettive croniche delle articolazioni degli arti superiori - artrite, osteoartrite del polso, artrite reumatoide o gottosa, reumatismi articolari - può verificarsi anche una neuropatia del nervo mediano. In questo caso, come fattore scatenante della patologia, vanno considerati anche i processi infiammatori localizzati nella borsa sinoviale delle articolazioni, nei tendini e nei legamenti (con tendovaginite stenosante o tenosinovite).
Inoltre, un danno al nervo mediano può essere causato da neoplasie delle ossa della spalla e dell'avambraccio (osteomi, esostosi ossee o osteocondromi); tumori del tronco nervoso e/o dei suoi rami (sotto forma di neurinoma, schwannoma o neurofibroma), nonché anomalie anatomiche.
Pertanto, se una persona presenta una rara formazione anatomica nel terzo inferiore dell'osso omerale (circa 5-7 cm sopra l'epicondilo medio), ovvero il processo spinoso sopracondiloideo (apofisi), allora, insieme al legamento di Struther e all'omero, può formare un'ulteriore apertura. Può essere così stretta da comprimere il nervo mediano e l'arteria brachiale che la attraversano, causando una neuropatia da compressione ischemica del nervo mediano, che in questo caso è chiamata sindrome dell'apofisi sopracondiloidea o sindrome del processo sopracondiloideo.
Fattori di rischio
Gli esperti considerano fattori di rischio assoluti per lo sviluppo della neuropatia di questo nervo: tensione costante delle articolazioni del polso o del gomito, azioni prolungate con il polso piegato o teso, tipiche di alcune professioni. Si sottolinea inoltre l'importanza dell'ereditarietà e di una storia di diabete mellito, grave ipotiroidismo (mixedema), amiloidosi, mieloma, vasculite e carenza di vitamine del gruppo B.
Secondo i risultati di alcuni studi esteri, i fattori associati a questo tipo di mononeuropatia periferica includono la gravidanza, l'aumento dell'indice di massa corporea (obesità) e, negli uomini, le vene varicose nella spalla e nell'avambraccio.
Il rischio di sviluppare una neurite del nervo mediano esiste con la chemioterapia antitumorale, l'uso a lungo termine di sulfonamidi, insulina, dimetilbiguanide (agente antidiabetico), farmaci con derivati della glicolilurea e dell'acido barbiturico, l'ormone tiroideo tiroxina, ecc.
Patogenesi
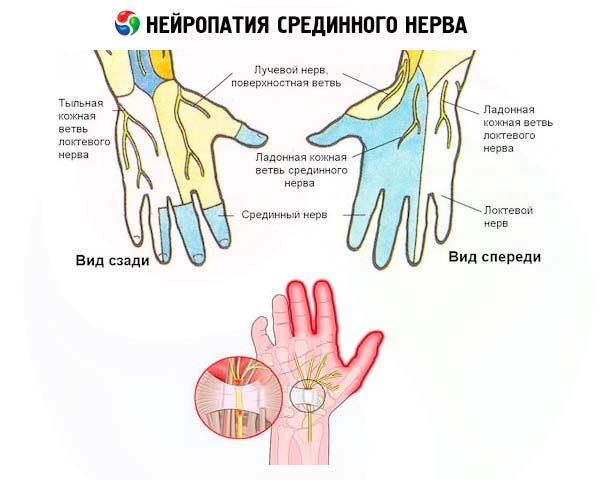
Il lungo ramo del plesso brachiale, che emerge dal ganglio brachiale (plesso brachiale) nell'ascella, forma il nervo mediano (nervo mediano), che corre parallelo all'omero verso il basso: attraverso l'articolazione del gomito lungo l'ulna e il radio dell'avambraccio, attraverso il canale carpale dell'articolazione del polso fino alla mano e alle dita.
La neuropatia si sviluppa in caso di compressione del tronco medio della porzione sopraclaveare del plesso brachiale, del suo fascio esterno (nella zona in cui il ramo superiore del nervo esce dal ganglio brachiale) o nel punto in cui il ramo interno del nervo si diparte dal fascio secondario interno. La sua patogenesi consiste nel blocco della conduzione degli impulsi nervosi e nell'interruzione dell'innervazione dei muscoli, che porta a una limitazione del movimento (paresi) del flessore radiale del polso (musculus flexor radialis del carpo) e del pronatore rotondo (musculus pronator teres) nell'area dell'avambraccio, il muscolo che fornisce rotazioni e movimenti di rotazione. Quanto più forte e prolungata è la pressione sul nervo mediano, tanto più pronunciata è la disfunzione nervosa.
Lo studio della fisiopatologia delle neuropatie da compressione cronica ha evidenziato non solo una demielinizzazione segmentale, ma spesso estesa, degli assoni del nervo mediano nella zona di compressione, un edema pronunciato dei tessuti circostanti, un aumento della densità dei fibroblasti nei tessuti delle guaine protettive del nervo (perinevrio, epinevrio), ipertrofia vascolare nell'endonevrio e un aumento del volume del fluido endonevrio, che aumenta la compressione.
È stato inoltre rilevato un aumento nell'espressione della prostaglandina E2 (PgE2), un rilassante muscolare liscio; del fattore di crescita endoteliale vascolare (VEGF) nei tessuti sinoviali; della metalloproteinasi II della matrice (MMP II) nelle piccole arterie; e del fattore di crescita trasformante (TGF-β) nei fibroblasti delle membrane sinoviali delle cavità articolari e dei legamenti.
Sintomi neuropatia del nervo mediano
Le principali definizioni diagnostiche delle mononeuropatie da compressione sono: sindrome dell'apofisi sopracondiloidea, sindrome del pronatore rotondo e sindrome del tunnel carpale.
Nel primo caso – con sindrome dell'apofisi sopracondiloidea (già discussa in precedenza) – la compressione del nervo mediano si manifesta con sintomi di natura motoria e sensoriale: dolore al terzo inferiore della spalla (lato interno), intorpidimento e formicolio (parestesia), diminuzione della sensibilità (ipestesia) e indebolimento dei muscoli della mano e delle dita (paresi). La frequenza di questa sindrome è dello 0,7-2,5% (secondo altri dati, dello 0,5-1%).
Nel secondo caso, i sintomi della neuropatia del nervo mediano compaiono dopo la sua compressione durante il passaggio attraverso le strutture dei muscoli dell'avambraccio (pronatore rotondo e flessore delle dita). I primi segni della sindrome del pronatore rotondo includono dolore all'avambraccio (irradiato alla spalla) e alla mano; seguono ipoestesia e parestesia del palmo e del dorso delle falangi terminali del primo, secondo, terzo e metà del quarto dito; limitazione dei movimenti di rotazione e rotazione (pronazione) dei muscoli dell'avambraccio e della mano, flessione della mano e delle dita. Nei casi avanzati, il muscolo tenar (elevazione del pollice) innervato dal nervo mediano si atrofizza parzialmente.
Nella sindrome del tunnel carpale, il tronco del nervo mediano è compresso in uno stretto tunnel osseo-fibroso del polso (canale carpale), attraverso il quale il nervo si estende nella mano insieme a diversi tendini. Questa patologia è caratterizzata dalla stessa parestesia (che non scompare nemmeno di notte); dolore (anche intollerabile - causalgico) all'avambraccio, alla mano, alle prime tre dita e in parte all'indice; riduzione della motricità muscolare della mano e delle dita.
I tessuti molli nell'area del nervo compresso si gonfiano nella prima fase e la pelle diventa rossa e calda al tatto. Successivamente, la pelle delle mani e delle dita diventa pallida o assume una colorazione bluastra, si secca e lo strato corneo dell'epitelio inizia a desquamarsi. Gradualmente, si verifica una perdita di sensibilità tattile con lo sviluppo di astereognosia.
In questo caso, i sintomi che manifestano la neuropatia del nervo mediano destro sono identici ai segni che si verificano quando la compressione è localizzata sulla mano sinistra, ovvero si ha neuropatia del nervo mediano sinistro. Per maggiori dettagli, vedere - Sintomi di danno al nervo mediano e ai suoi rami.
Complicazioni e conseguenze
Le conseguenze e le complicazioni più spiacevoli delle sindromi neuropatiche del nervo mediale degli arti superiori sono l'atrofia e la paralisi dei muscoli periferici dovute all'interruzione della loro innervazione.
In questo caso, le limitazioni motorie riguardano i movimenti di rotazione della mano e la sua flessione (inclusi mignolo, anulare e medio) e la chiusura a pugno. Inoltre, a causa dell'atrofia dei muscoli del pollice e del mignolo, la configurazione della mano cambia, ostacolando le capacità motorie fini.
I processi atrofici hanno un effetto particolarmente negativo sulla condizione dei muscoli se la compressione o l'infiammazione del nervo mediano ha portato a un'estesa demielinizzazione dei suoi assoni, con l'impossibilità di ripristinare la conduzione degli impulsi nervosi. In questo caso inizia la degenerazione fibrosa delle fibre muscolari, che diventa irreversibile dopo 10-12 mesi.
Diagnostica neuropatia del nervo mediano
La diagnosi della neuropatia del nervo mediano inizia con l'anamnesi del paziente, l'esame dell'arto e la valutazione del grado di danno al nervo in base alla presenza di riflessi tendinei, che vengono controllati mediante speciali test meccanici (flessione-estensione delle articolazioni della mano e delle dita).
Per determinare la causa della malattia, potrebbero essere necessari esami del sangue: generali e biochimici, livelli di glucosio, ormoni tiroidei, contenuto di PCR, autoanticorpi (IgM, IgG, IgA), ecc.
La diagnostica strumentale mediante elettromiografia (EMG) ed elettroneurografia (ENG) consente di valutare l'attività elettrica dei muscoli di spalla, avambraccio e mano e il grado di conduttività degli impulsi nervosi attraverso il nervo mediano e i suoi rami. Vengono inoltre utilizzate radiografie e mielografia con mezzo di contrasto, ecografia dei vasi, ecografia, TC o RM di ossa, articolazioni e muscoli degli arti superiori.
Diagnosi differenziale
La diagnosi differenziale mira a distinguere la mononeuropatia del nervo mediano dalla neuropatia del nervo ulnare o radiale, dalla lesione del plesso brachiale (plessite), dalle disfunzioni radicolari nella radicolopatia, dalla sindrome dello scaleno, dall'infiammazione del legamento (tenosinovite) del pollice, dalla tendovaginite stenosante dei muscoli flessori delle dita, dalla polinevrite nel lupus eritematoso sistemico, dalla sindrome di Raynaud, dall'epilessia jacksoniana sensitiva e da altre patologie il cui quadro clinico presenta sintomi simili.
Chi contattare?
Trattamento neuropatia del nervo mediano
Il trattamento complesso della neuropatia del nervo mediano dovrebbe iniziare con la riduzione al minimo della compressione e il sollievo dal dolore, per cui il braccio viene mantenuto in una posizione fisiologica e fissato con una stecca o un'ortesi. Il dolore intenso viene alleviato dal blocco perineurale o paraneurale con novocaina. Mentre l'arto è immobilizzato, al paziente viene concesso un congedo per malattia per neuropatia del nervo mediano.
Bisogna tenere presente che il trattamento della neuropatia risultante non annulla il trattamento delle patologie che l'hanno causata.
Per ridurre il dolore, potrebbero essere prescritti farmaci in compresse: Gabapentin (altri nomi commerciali: Gabagama, Gabalept, Gabantin, Lamitril, Neurontin); Maxigan o Dexalgin (Dexallin), ecc.
Per alleviare l'infiammazione e il gonfiore si utilizzano iniezioni paraneurali di corticosteroidi (idrocortisone).
L'ipidacrina (Amiridina, Neuromidina) è utilizzata per stimolare la conduzione degli impulsi nervosi. Si assume per via orale alla dose di 10-20 mg due volte al giorno (per un mese); si somministra per via parenterale (sottocutanea o intramuscolare - 1 ml di soluzione allo 0,5-1,5% una volta al giorno). Il farmaco è controindicato in caso di epilessia, aritmie cardiache, asma bronchiale, esacerbazione di ulcera gastrica, gravidanza e allattamento; non è usato nei bambini. Gli effetti collaterali includono mal di testa, reazioni allergiche cutanee, iperidrosi, nausea, aumento della frequenza cardiaca, comparsa di spasmi bronchiali e convulsioni.
La pentossifillina (Vazonit, Trental) migliora la circolazione sanguigna nei piccoli vasi e l'apporto di sangue ai tessuti. Il dosaggio standard è di 2-4 compresse fino a tre volte al giorno. I possibili effetti collaterali includono vertigini, mal di testa, nausea, diarrea, aumento della frequenza cardiaca e diminuzione della pressione sanguigna. Le controindicazioni includono sanguinamento ed emorragie retiniche, insufficienza epatica e/o renale, ulcere gastrointestinali e gravidanza.
Per aumentare il contenuto di composti ad alto contenuto energetico (macro-eg) nei tessuti muscolari, si utilizzano preparati di acido alfa-lipoico: Alpha-lipon (Espa-lipon): inizialmente, somministrazione endovenosa di 0,6-0,9 g al giorno, dopo due o tre settimane, si assumono compresse da 0,2 g tre volte al giorno. Gli effetti collaterali possono includere orticaria, vertigini, aumento della sudorazione, dolore addominale e disfunzione intestinale.
Per la neuropatia associata al diabete, viene prescritta la carbamazepina (Carbalex, Finlepsin). Tutti i pazienti devono inoltre assumere vitamine C, B1, B6, B12.
Il trattamento fisioterapico delle neuropatie è molto efficace, pertanto vengono necessariamente prescritte sedute di fisioterapia con ultrafonoforesi (con novocaina e GCS) ed elettroforesi (con Dibazol o Proserin); UHF, corrente alternata pulsata (darsonvalizzazione) e campo magnetico a bassa frequenza (magnetoterapia); massaggio terapeutico convenzionale e puntiforme (riflessoterapia); stimolazione elettrica dei muscoli con innervazione alterata; balneoterapia e peloidoterapia.
Dopo l'alleviamento della sindrome dolorosa acuta, circa una settimana dopo l'immobilizzazione del braccio, a tutti i pazienti viene prescritta una terapia fisica per la neuropatia del nervo mediano, per rafforzare i muscoli della spalla, dell'avambraccio, della mano e delle dita e aumentare l'ampiezza della flessione e della pronazione.
Rimedi popolari
Tra i rimedi raccomandati per il trattamento popolare di questa patologia, si segnalano impacchi antidolorifici a base di argilla blu, trementina, una miscela di alcol canforato e sale e tintura alcolica di calendula. L'efficacia di questo trattamento, così come quella delle erbe (assunzione di decotti di enula campana o radici di bardana), non è stata valutata. Tuttavia, è noto con certezza che l'olio di enotera è utile, poiché contiene elevate quantità di acido alfa-lipoico.
Trattamento chirurgico
Se tutti i tentativi di curare la neuropatia compressivo-ischemica del nervo mediano con metodi conservativi falliscono e i disturbi motori e sensoriali non scompaiono dopo uno o un mese e mezzo, si procede con il trattamento chirurgico.
Inoltre, se la neuropatia si verifica dopo una lesione dovuta all'intersezione del nervo mediano, l'operazione per ripristinarne l'integrità, ovvero la sutura o la chirurgia plastica, viene eseguita prima, per evitare una limitazione persistente della gamma di movimento della mano (contratture).
Nella sindrome del tunnel carpale, si esegue la decompressione chirurgica del nervo mediano (recisione del legamento carpale) o il suo rilascio (neurolisi) con rimozione del tessuto fibroso compressivo. L'intervento può essere eseguito con accesso aperto o endoscopicamente.
Le controindicazioni all'intervento chirurgico per la sindrome del tunnel carpale sono l'età avanzata, la durata dei sintomi superiore a 10 mesi, la parestesia persistente e la tendinopatia stenosante del muscolo flessore.
La sindrome del processo sopracondiloideo è però soggetta solo a trattamento chirurgico: per decomprimerla, si esegue un intervento chirurgico per rimuovere questa crescita ossea.
Prevenzione
Non esiste un metodo specificamente sviluppato per prevenire le neuropatie.
Le malattie dei nervi periferici, inclusa la neuropatia del nervo mediano, sono in molti casi inevitabili. Cosa si può fare? Cercare di non farsi male agli arti, curare tempestivamente le infiammazioni articolari, assumere vitamine del gruppo B ed evitare di accumulare chili di troppo...
E se il tuo lavoro comporta uno stress prolungato sulle articolazioni del gomito o del polso, devi fare delle brevi pause ed eseguire esercizi semplici ma efficaci per le articolazioni delle mani: sono descritti in dettaglio (con illustrazioni) nel materiale - Sindrome del tunnel carpale
Previsione
La probabilità di un recupero completo e di un ripristino del movimento e della sensibilità degli arti superiori, ovvero la prognosi della neuropatia del nervo mediano, dipende da molti fattori, principalmente dalla causa della disfunzione del nervo e dal grado di danno al suo tronco e alle sue guaine.


 [
[