
Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Osteocondrite dissecante
Esperto medico dell'articolo
Ultima recensione: 04.07.2025
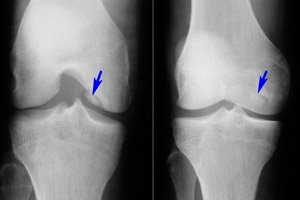
Tra le numerose patologie dell'apparato muscolo-scheletrico, l'osteocondrite dissecante è relativamente rara: si tratta di una forma limitata di necrosi asettica della lamina ossea subcondrale. La patologia è caratterizzata dal distacco di un piccolo elemento cartilagineo dall'osso e dal suo spostamento nella cavità articolare.
L'osteocondrite dissecante fu descritta per la prima volta nel XIX secolo dal Dott. Paget, chirurgo e patologo britannico. A quel tempo, la malattia veniva chiamata "necrosi latente". La patologia acquisì il suo nome attuale di osteocondrite dissecante poco più tardi, alla fine dello stesso XIX secolo: questo termine fu introdotto dal chirurgo tedesco Franz Koenig.
La malattia colpisce più spesso l'articolazione del ginocchio, ma può svilupparsi anche in altre articolazioni, indipendentemente dalle loro dimensioni. [ 1 ]
Epidemiologia
L'osteocondrite dissecante si verifica solo nell'1% dei casi di patologie articolari. La patologia viene diagnosticata più spesso nei giovani uomini (principalmente atleti), ma può verificarsi anche nei bambini. Il rapporto tra uomini e donne colpiti è di 2:1. In circa un paziente su quattro, la malattia è bilaterale.
L'osteocondrite dissecante colpisce il condilo interno del femore nell'85% dei casi, dando origine alla malattia di Koenig. Nel 10% dei casi, viene colpito il condilo esterno e nel 5% la rotula (si sviluppa la malattia di Leuven). [ 2 ]
L'incidenza complessiva della patologia è di 15-30 casi ogni centomila abitanti. [ 3 ] L'età media dei soggetti colpiti è di 10-20 anni. [ 4 ]
Nell'infanzia, la patologia procede in modo più favorevole: la guarigione avviene grazie alla terapia farmacologica. I pazienti adulti necessitano spesso di un intervento chirurgico.
Le cause osteocondrite dissecante
La causa più comune di osteocondrite dissecante è rappresentata da traumi, lesioni e compressione eccessiva. A causa di questi effetti, l'afflusso di sangue ai tessuti interni all'articolazione si deteriora (ischemia). Tali processi, a loro volta, causano la graduale necrosi del frammento osseo, che alla fine si separa.
Le cause esatte della malattia sono sconosciute. Gli esperti ritengono che la patologia sia il risultato di diversi fattori contemporaneamente. Pertanto, la causa più probabile è un trauma o un danno articolare diretto o indiretto. Ulteriori fattori possono includere:
- predisposizione ereditaria;
- malattie genetiche;
- caratteristiche individuali dell'anatomia;
- disturbi metabolici;
- maturazione anomala del sistema scheletrico.
L'osteocondrite dissecante preesistente può essere aggravata da ulteriori carichi articolari. In particolare, le persone che praticano attivamente sport come basket o calcio, tennis, sollevamento pesi, biathlon, getto del peso, ginnastica o lotta sono le più colpite dalla patologia. Il gruppo a rischio include anche le persone le cui attività professionali sono associate all'esecuzione costante dello stesso tipo di movimenti ripetitivi che hanno un effetto eccessivo sulla funzionalità articolare. [ 5 ]
Fattori di rischio
L'origine dell'osteocondrite dissecante non è attualmente ben compresa. Tra i fattori che contribuiscono all'insorgenza e allo sviluppo della malattia, si possono distinguere i seguenti:
- processi necrotici locali nella placca ossea subcondrale;
- lesioni articolari ricorrenti, comprese quelle di natura esogena (lesioni contusive) ed endogene (sindrome da impeachment, che si sviluppa con la rotazione interna dell'articolazione, nonché lussazioni abituali, instabilità articolare cronica, vecchie lesioni);
- ossificazione encondrale alterata;
- malattie endocrine;
- predisposizione genetica (difetti anatomici della struttura articolare, anomalie congenite dello strato subcondrale, ecc.);
- insufficiente circolazione sanguigna, alterato trofismo del tessuto osseo e cartilagineo, patologie ischemiche;
- sollecitazione eccessiva e continuativa sull'articolazione.
Molti autori suggeriscono l'ereditarietà familiare, descrivendola addirittura come una forma lieve di displasia scheletrica associata a bassa statura.[ 6 ],[ 7 ] Tuttavia, contestando l'evidenza dell'ereditarietà familiare, Petrie[ 8 ] ha riportato un esame radiografico di parenti di primo grado e ha trovato solo l'1,2% con osteocondrite dissecante acuta.
Patogenesi
Il meccanismo patogenetico dello sviluppo dell'osteocondrite dissecante non è stato ancora sufficientemente studiato. Esistono diverse teorie considerate dagli specialisti come le principali. Tuttavia, nessuna di esse è stata ancora confermata ufficialmente. Consideriamole comunque separatamente:
- Processo infiammatorio.
Alcuni ricercatori hanno descritto alterazioni infiammatorie nel materiale istologico di pazienti con osteocondrite dissecante. L'analisi microscopica dettagliata ha rivelato segni di infiammazione necrotici, aspecifici e asettici, ma in alcuni biomateriali tali alterazioni erano ancora assenti. [ 9 ]
- Lesione traumatica acuta.
Sono stati descritti casi di sviluppo di osteocondrite dissecante come conseguenza di traumi cronici o acuti che hanno provocato processi ischemici con formazione di elementi osso-cartilaginei liberi.
- Lesioni ripetute.
I microdanni ripetuti possono diventare un fattore scatenante della malattia, che è tipica soprattutto dei bambini. [ 10 ], [ 11 ]
- Predisposizione genetica.
Esistono prove di una predisposizione ereditaria allo sviluppo di patologie articolari. In particolare, alcuni pazienti presentavano caratteristiche anatomiche che contribuivano all'insorgenza di questo problema. [ 12 ]
- Processi ischemici.
L'ipotesi del coinvolgimento dell'ischemia o del deterioramento del trofismo vascolare nell'area interessata esiste da tempo. Molti casi indicavano una carenza della rete vascolare, una debole ramificazione arteriosa nell'area interessata dalla patologia. [ 13 ], [ 14 ]
Attualmente, l'osteocondrite dissecante è considerata una lesione acquisita dell'osso subcondrale, caratterizzata da gradi variabili di riassorbimento e sequestro di tessuto osseo con possibile coinvolgimento della cartilagine articolare per distacco, non associata a frattura osteocondrale acuta della cartilagine normale. [ 15 ]
Sintomi osteocondrite dissecante
I sintomi clinici dell'osteocondrite dissecante sono aspecifici e possono variare da paziente a paziente. Bambini e adolescenti lamentano spesso dolore diffuso nell'articolazione interessata: incostante, a volte intermittente, acuto, accompagnato da blocco del movimento articolare e gonfiore.
In caso di instabilità dell'elemento separato, si osservano instabilità, blocco e scricchiolio. Durante l'esame obiettivo, si nota la limitazione del carico sull'articolazione interessata. La palpazione è accompagnata da dolore. Una patologia cronica può manifestarsi con alterazioni atrofiche dei muscoli principali.
I primi segni di osteocondrite dissecante negli adulti e nei bambini sono praticamente gli stessi: di solito si manifesta con un leggero dolore o fastidio, che aumenta con l'attività motoria e il carico articolare. Con il progredire della patologia, il dolore aumenta, l'articolazione si gonfia e compare dolore alla palpazione.
Dopo il distacco del frammento necrotico, si manifestano lamentele di scricchiolio regolare e la comparsa di "inceppamenti" motori, dovuti alla presenza di un ostacolo durante il movimento delle superfici articolari. Possono verificarsi blocchi, il cosiddetto "inceppamento" articolare, che si manifesta con dolore acuto e l'incapacità di eseguire il movimento desiderato.
La patologia può aggravarsi e peggiorare nel corso di diversi anni: 2, 3 e talvolta 10 o più. I sintomi principali possono essere:
- dolore (dolorante o acuto); l'80% dei pazienti in genere avverte un dolore lieve per una media di 14 mesi e claudicazione lieve o lieve dopo l'attività fisica [ 16 ]
- edema;
- scricchiolio del motore;
- limitazione della capacità motoria;
- bloccaggio articolare;
- aumento della zoppia (con danni alle articolazioni degli arti inferiori);
- processi atrofici muscolari.
Osteocondrite dissecante nei bambini
Anche le cause dell'osteocondrite dissecante in età infantile non sono chiare. Tuttavia, la prognosi nei bambini piccoli è più ottimistica rispetto agli adulti.
La malattia si riscontra più frequentemente nei ragazzi di età compresa tra 10 e 15 anni, ma può colpire anche bambini di età compresa tra 5 e 9 anni. Nella maggior parte dei casi, il disturbo si attenua con la crescita.
I principali sintomi di un problema in un bambino:
- dolore immotivato (solitamente al ginocchio), che si intensifica con l'attività fisica;
- gonfiore e blocco dell'articolazione.
Questi sintomi richiedono una diagnosi urgente, in particolare radiografia, risonanza magnetica, TAC.
Un decorso favorevole dell'osteocondrite dissecante non è un motivo per non sottoporsi al trattamento. Innanzitutto, il medico consiglia al paziente di escludere completamente l'attività fisica sull'arto interessato. Se la malattia interessa gli arti inferiori, al bambino vengono prescritte le stampelle, con le quali potrà camminare per diversi mesi (di solito fino a sei mesi). Sono inclusi anche fisioterapia e terapia fisica.
Se non si verifica alcun miglioramento entro il tempo specificato, solo in questo caso viene prescritto un intervento chirurgico:
- condroplastica artroscopica a mosaico;
- osteoperforazione rivascolarizzante.
Fasi
Sulla base delle informazioni ottenute durante gli esami radiografici, vengono determinate le seguenti fasi del processo patologico dell'osteocondrite dissecante:
- Formazione di un focolaio necrotico.
- Fase irreversibile di limitazione dell'area necrotica, dissezione.
- Separazione incompleta dell'elemento necroticamente limitato.
- Separazione completa dell'elemento osso-cartilagineo.
Oltre alla classificazione sopra descritta, in base al quadro endoscopico dell'osteocondrite dissecante si distinguono gli stadi:
- Integrità della cartilagine ialina; alla palpazione si notano morbidezza e gonfiore.
- La cartilagine è separata e lacerata lungo la periferia del focolaio necrotico.
- L'elemento necroticamente alterato è parzialmente separato.
- Nella zona interessata si forma un cratere a forma di nicchia e sono presenti elementi intra-articolari liberi.
La malattia di Koenig si divide nei seguenti stadi:
- La cartilagine si ammorbidisce senza danneggiarne l'integrità.
- Si separa una parte della cartilagine e si nota la stabilità.
- La cartilagine diventa necrotica e la continuità viene interrotta.
- Si forma un elemento libero, localizzato nel difetto formatosi o dietro di esso.
Forme
La patologia dell'osteocondrite dissecante si divide in adulta e giovanile (si sviluppa nei bambini e negli adolescenti).
Classificazione in base alla localizzazione del processo patologico:
- L'osteocondrite dissecante dell'articolazione del ginocchio è una necrosi asettica subcondrale limitata della superficie ossea articolare. L'incidenza della malattia è di 18-30 casi ogni centomila pazienti. È interessata l'area cartilaginea prevalentemente caricata, ovvero il segmento laterale del condilo mediale del femore, in prossimità dell'incisura intercondiloidea (condilo interno o esterno, rotula). L'osteocondrite dissecante della rotula ha la prognosi più sfavorevole, poiché è difficile da trattare. L'osteocondrite dissecante del condilo mediale del femore è altrimenti chiamata morbo di Koenig. [ 17 ], [ 18 ]
- L'osteocondrite dissecante dell'astragalo si verifica nei bambini di età compresa tra 9 e 16 anni ed è un'osteocondropatia dell'astragalo, con necrosi asettica e danno alla cartilagine articolare. Altri nomi per la patologia sono malattia di Diaz o osteocondrite dissecante dell'articolazione della caviglia. L'eziologia della malattia è sconosciuta. In assenza di trattamento, si formano difetti macroscopici della cartilagine articolare. [ 19 ]
- L'osteocondrite dissecante dell'articolazione della spalla è una lesione della testa del condilo omerale nella porzione centrale o anterolaterale. La malattia è rara, si riscontra principalmente negli adolescenti; è anche chiamata malattia di Panner. Ancora più rari sono i casi di lesioni alla testa del radio, al processo olecranico e alla fossa. [ 20 ]
- L'osteocondrite dissecante dell'anca colpisce la testa del femore. La malattia può presentare manifestazioni cliniche e radiologiche minime per lungo tempo, ma col tempo si accentuano i cambiamenti nella configurazione delle superfici articolari, i movimenti dell'articolazione diventano dolorosi o bloccati. Il più delle volte, la patologia inizia a svilupparsi durante l'infanzia.
Complicazioni e conseguenze
La complicazione più sfavorevole dell'osteocondrite dissecante è considerata lo sviluppo di un'artrosi deformante con blocco motorio dell'articolazione e rottura dell'asse dell'arto colpito.
L'alterazione della componente meccanica e biologica causata dalla necrosi asettica della placca ossea e dalla comparsa di elementi intraarticolari liberi porta alla formazione di un'artrosi deformante con danno alla cartilagine ialina. Questa complicanza è tipica dell'osteocondrite dissecante dell'articolazione del ginocchio, del femore e della tibia. I primi segni di aggravamento del processo patologico sono: aumento del dolore, zoppia (soprattutto quando si scendono le scale). Si verificano blocchi articolari e sensazione di corpo estraneo all'interno dell'articolazione.
La progressione della patologia porta alle seguenti conseguenze:
- sviluppo di contratture e comparsa di crepitio;
- curvatura dei contorni delle articolazioni causata da disturbi del tessuto osseo e perdita di cartilagine, nonché atrofia muscolare;
- restringimento dello spazio articolare;
- la comparsa di escrescenze ossee lungo i bordi della fessura.
Nelle fasi avanzate della malattia, il paziente perde la capacità di raddrizzare completamente l'arto nell'articolazione interessata e, di conseguenza, l'arto (soprattutto quello inferiore) risulta deformato. Radiologicamente, si osservano deformazione e sclerosi delle superfici articolari, necrosi subcondrale, significativo restringimento dello spazio articolare, estese escrescenze ossee e frammenti intra-articolari liberi.
Diagnostica osteocondrite dissecante
Le misure diagnostiche iniziano con l'interrogatorio e l'esame obiettivo del paziente. L'osteocondrite dissecante è caratterizzata da dolore, blocco articolare, scricchiolii e schiocchi, limitazione dell'ampiezza di movimento. Il paziente può riferire pregresse patologie metabolico-distrofiche, lesioni, somministrazione intra-articolare di farmaci.
Durante l'esame, il medico annota:
- blocco articolare o grave limitazione del movimento;
- clic, crepitio.
Il dolore e le deformità articolari vengono rilevati tramite palpazione.
Gli esami di laboratorio sono prescritti come parte di un esame generale e differenziale dell'organismo:
- esame clinico generale del sangue con determinazione della formula leucocitaria;
- determinazione della VES;
- fibrinogeno;
- antistreptolisina O;
- livello di acido urico nel siero;
- Proteina C-reattiva (metodo quantitativo);
- fattore reumatoide;
- fattore antinucleare sulle cellule HEp-2;
- livello di anticorpi contro l'antigene nucleare estraibile.
Le diagnosi di laboratorio sono necessarie per escludere l'artrite, le malattie autoimmuni sistemiche, l'artrite reumatoide, la sindrome di Sjogren, ecc.
La diagnostica strumentale è rappresentata, innanzitutto, dalla risonanza magnetica. È stato dimostrato sperimentalmente che la RM è il metodo preferenziale per la diagnosi di osteocondrite dissecante, in quanto consente di valutare le dimensioni della lesione e le condizioni della cartilagine e della placca subcondrale, determinare l'estensione dell'edema midollare (aumentando l'intensità del segnale), rilevare un elemento libero nell'articolazione e tracciare la dinamica del processo patologico. Inoltre, la RM aiuta a esaminare le condizioni di altre strutture articolari: menischi, legamenti, pieghe sinoviali, ecc. [ 21 ]
L'ecografia e altri metodi di esame non forniscono informazioni complete sulla malattia. La radiografia convenzionale e la tomografia computerizzata non sono utili nelle fasi iniziali dell'osteocondrite dissecante (2-4 settimane). Questi metodi possono essere utilizzati solo per chiarire alcuni punti dopo la risonanza magnetica.
Diagnosi differenziale
Patologia |
Principali differenze rispetto all'osteocondrite dissecante |
Osteoartrite deformante |
Gli osteofiti e le aree ossificate dei legamenti appaiono spesso come elementi liberi intra-articolari. Tuttavia, hanno solitamente una forma irregolare e bordi netti. Non è presente alcun difetto condilare. |
Condromatosi |
Non vi è alcun cratere caratteristico nell'epifisi della tibia o del femore. I corpi condromi sono a forma di fagiolo e il loro numero raggiunge o addirittura supera i 10. |
Lipoartrite (malattia di Hoffa) |
Si osserva un'alterazione strutturale del corpo lipidico infrapatellare o sovrapatellare, che risulta compatto e può provocare segni di strangolamento. I metodi radiologici e di risonanza magnetica consentono una diagnosi differenziale. |
Frattura all'interno dell'articolazione |
L'elemento intra-articolare separato di origine traumatica ha forma irregolare, contorni irregolari. Non è presente alcun cratere caratteristico. |
Interpretazione errata senza patologia articolare |
In alcuni casi, specialisti inesperti confondono l'osso sesamoide del tendine del gastrocnemio con un frammento intra-articolare separato. Il caratteristico cratere del condilo laterale del femore viene talvolta scambiato per un lume subcondrale, una delle varianti della normale struttura anatomica dell'articolazione. |
Trattamento osteocondrite dissecante
Il trattamento è mirato a migliorare il trofismo degli elementi osteo-cartilaginei e a riparare le fratture. L'artroscopia viene utilizzata per visualizzare la sede e l'estensione del danno e determinare il grado di distacco. Se l'efficacia del trattamento conservativo è inizialmente in dubbio, viene prescritto un intervento chirurgico.
L'osteocondrite dissecante, che si accompagna a sintomi caratteristici ma non presenta una rottura evidente dell'elemento osso-cartilagineo, viene trattata con il metodo osteocondroperforativo, utilizzando i fili di Kirschner.
Il trattamento conservativo è applicabile solo nelle fasi iniziali dell'osteocondrite dissecante. Il trattamento fisioterapico viene praticato con lo scarico del carico sull'articolazione interessata per un massimo di un anno e mezzo. Durante questo periodo, al paziente è completamente vietato praticare sport. Il paziente utilizza le stampelle per camminare, eliminando il carico sull'arto interessato. Dopo la scomparsa del dolore, viene prescritta l'attività fisica terapeutica, che prevede esercizi non di rafforzamento, per prevenire l'atrofia muscolare. [ 22 ]
Medicinali
Se viene rilevato un processo infiammatorio intra-articolare, viene prescritta una terapia antibiotica. Le più probabili sono il cefazoline o la gentamicina. La vancomicina è indicata in caso di presenza di Staphylococcus aureus meticillino-resistente.
I farmaci antinfiammatori non steroidei (FANS) sono utilizzati per alleviare il dolore. Se il paziente presenta controindicazioni all'assunzione di tali farmaci (ulcera, sanguinamento gastrico), il paracetamolo diventa il farmaco di scelta. In caso di dolore intenso, possono essere indicati gli analgesici oppioidi.
Antibiotici |
|
Cefazolina |
La dose giornaliera media è di 1-4 g, sotto forma di iniezioni endovenose o intramuscolari. Il farmaco non è indicato in caso di ipersensibilità alle cefalosporine e agli antibiotici beta-lattamici. |
Gentamicina |
La dose giornaliera standard del farmaco è di 3 mg/kg di peso corporeo per via intramuscolare o endovenosa in 2-3 iniezioni. La durata della terapia è di 7 giorni. Il farmaco presenta ototossicità. |
Vancomicina |
Prescritto individualmente, tenendo conto delle indicazioni terapeutiche. Somministrato per via endovenosa tramite flebo. La somministrazione rapida può provocare una serie di effetti collaterali, tra cui shock anafilattico, mancanza di respiro e insufficienza cardiaca. |
Analgesici oppioidi |
|
Tramadolo |
Una singola dose del farmaco (per via endovenosa o orale) è di 50-100 mg. La dose massima giornaliera possibile è di 400 mg. La durata del trattamento è di 1-3 giorni. |
Trimeperidina |
Viene somministrato per via intramuscolare o endovenosa sotto forma di soluzione all'1%, nella quantità di 1 ml al giorno. La durata d'uso è di 1-3 giorni. |
Farmaci antinfiammatori non steroidei |
|
Ketoprofen |
Assunto per via orale alla dose di 200-300 mg al giorno in 2-3 dosi, oppure somministrato per via intramuscolare alla dose di 100 mg 1-2 volte al giorno. Possibili effetti collaterali: dispepsia, gastrite, eruzioni cutanee. |
Ketorolac |
Una singola dose del farmaco è di 10 mg. La dose massima giornaliera è di 40 mg. La durata del ciclo non può superare i 5 giorni. È possibile anche la somministrazione intramuscolare o endovenosa a dosi minime efficaci. Possibili effetti collaterali: dolore addominale, diarrea, stomatite, colestasi, mal di testa. |
Paracetamolo |
Prescritto alla dose di 0,5-1 g fino a 4 volte al giorno, per 3-5 giorni. Il farmaco è ben tollerato e raramente causa effetti collaterali. Eccezione: allergia al paracetamolo. |
Trattamento fisioterapico
La fisioterapia viene utilizzata più spesso nella fase riabilitativa dopo un intervento chirurgico per osteocondrite dissecante. Si dà preferenza alle seguenti procedure:
- crioterapia locale (un ciclo di trattamento comprende fino a 10 procedure);
- Terapia UFO (durata del ciclo: 10 giorni, una seduta al giorno);
- magnetoterapia (un ciclo di trattamento comprende da cinque a dieci sedute);
- Terapia UHF (7-10 sedute);
- terapia laser (giornalmente per 1 settimana).
Per migliorare la circolazione sanguigna nell'articolazione interessata e prevenire l'atrofia muscolare, vengono prescritti esercizi speciali di terapia fisica:
- Tensione muscolare con aumento graduale dell'intensità, della durata di 6 secondi, con un numero di ripetizioni di circa 10 per approccio.
- Flessione ed estensione ripetute delle dita dell'arto, esercizi per allenare la circolazione periferica (abbassamento e sollevamento degli arti).
- Esercizi per la prevenzione della rigidità articolare (fino a 14 movimenti per approccio).
È possibile ricorrere alla fangoterapia e alla idroterapia, a discrezione del medico curante.
Trattamento a base di erbe
L'osteocondrite dissecante negli adulti è una patologia dinamicamente sfavorevole che, in assenza di un trattamento adeguato, può portare a disabilità. Pertanto, prima si interviene per combattere la malattia, meglio è.
Il trattamento dell'osteocondrite dissecante deve essere completo. Se il medico curante non si oppone, si possono utilizzare alcuni metodi popolari, in particolare la fitoterapia.
- Grattugiate la radice di rafano, scaldatela leggermente fino a quando non è tiepida, avvolgetela in un panno e applicatela come impacco sulla zona interessata. Ripetete la procedura a giorni alterni.
- Preparate una miscela di erbe con 1 cucchiaino di foglie di betulla, la stessa quantità di foglie di ortica e tarassaco, fiori di calendula e rizomi di salice. Versate 1 litro di acqua bollente sulla miscela e lasciatela in infusione coperta per 10 ore. Bevete mezzo bicchiere del rimedio tre volte al giorno mezz'ora prima dei pasti. Il trattamento dura 8 settimane.
- Preparare una miscela a base di rosmarino selvatico, pigne di luppolo, fiori di camomilla e iperico in parti uguali. Quindi prendere 2 cucchiai della miscela, versare 1 litro di acqua bollente, lasciare in infusione con coperchio per circa 10 ore e assumere mezzo bicchiere 4 volte al giorno prima dei pasti.
- Preparare una miscela con 1 cucchiaino di rametti di lampone, la stessa quantità di foglie di enula campana e ortica, 1 cucchiaio di rosmarino selvatico e 1 cucchiaino di fiori di sambuco. Aggiungere 0,5 litri di acqua bollente alla miscela e lasciare in infusione coperta per 15-20 minuti. Filtrare e assumere 100 ml tre volte al giorno prima dei pasti. Durata d'uso: fino a tre mesi.
- Versare 500 ml di acqua bollente su 2 cucchiai di foglie di mirtillo rosso e lasciare in infusione per 40 minuti. Assumere 100-150 ml tre volte al giorno prima dei pasti.
Un buon effetto si ottiene strofinando l'articolazione interessata con la tintura di inula (50 g di rizoma vengono versati in 150 ml di vodka e conservati in un luogo buio per 2 settimane).
Trattamento chirurgico
Alcuni autori [ 23 ], [ 24 ] ritengono che il trattamento conservativo debba essere la prima linea di trattamento per le lesioni stabili nei bambini. L'unico consenso riguardo a questo metodo è che, se si sceglie questo trattamento, la sua durata dovrebbe essere di 3-6 mesi prima di scegliere il trattamento chirurgico. [ 25 ]
L'intervento chirurgico è solitamente indicato per le lesioni instabili e stabili dell'osteocondrite dissecante acuta che non sono trattabili con un trattamento conservativo. [ 26 ], [ 27 ]
Le differenze nelle preferenze dei chirurghi per il trattamento chirurgico si riflettono nella varietà delle tecniche chirurgiche. Queste includono la perforazione (sia retrograda che anterograda), [ 28 ], [ 29 ] l'innesto osseo, [ 30 ], [ 31 ] la fissazione, [ 32 ], [ 33 ] le procedure di allineamento, [ 34 ] e il debridement. [ 35 ]
L'osteocondrite dissecante, diagnosticata in un paziente adulto, spesso rappresenta un'indicazione per un intervento chirurgico. Nella fase iniziale dello sviluppo della patologia, l'area necrotica viene sostituita da tessuto neoformato e, nelle fasi successive, i frammenti liberi vengono rimossi mediante artrotomia.
L'entità dell'intervento viene determinata dopo aver eseguito la risonanza magnetica e l'artroscopia. Di norma, mantenendo il contatto dell'elemento libero con il tessuto circostante, il frammento osseo-cartilagineo separato viene perforato e sostituito con tessuto vitale. Per la tunnellizzazione si utilizza un filo di Kirschner o una lesina sottile. Il filo viene posizionato al centro della zona necrotica, perpendicolarmente alla superficie articolare. L'intervento si completa con la resezione dell'area cartilaginea e il trattamento dei suoi margini.
Se la lesione OCD è frammentata o non può essere riparata a causa della qualità o della non corrispondenza della cartilagine, il frammento deve essere escisso, il sito donatore rimosso e il difetto riparato in base ai risultati individuali.[ 36 ] L'escissione del frammento può fornire sollievo dal dolore a breve termine.[ 37 ],[ 38 ]
Se l'elemento libero presenta una mobilità pronunciata, viene prima fissato con una pinza. Successivamente, viene tagliata la transizione di collegamento (osso o cartilagine), dopodiché l'elemento viene rimosso. Vengono praticati dei canali nella placca subcondrale e i bordi vengono lavorati. L'articolazione viene lavata, vengono applicati punti di sutura e una medicazione asettica.
Dopo la rifissazione dell'elemento libero, i raggi vengono rimossi circa 2-2,5 mesi dopo. Nel periodo postoperatorio, al paziente vengono prescritti terapia antibiotica e farmaci sintomatici.
Una nuova e moderna tecnica di artroplastica è il trapianto autologo di condrociti. Il metodo prevede la coltura e il trapianto di cellule, ma a causa dell'elevato costo della procedura, la sua pratica è attualmente limitata. [ 39 ], [ 40 ]
La maggior parte degli autori riferisce che il tempo di guarigione radiografica varia dalle 6 settimane ai 2 anni.
Prevenzione
Poiché l'eziologia dell'osteocondrite dissecante non è completamente compresa, non esiste ancora una prevenzione specifica della malattia. Tuttavia, i medici forniscono comunque una serie di raccomandazioni per prevenire lo sviluppo di tali patologie. Tali raccomandazioni sono di natura primaria e secondaria.
La prevenzione primaria consiste nel mantenimento generale della salute dell'apparato muscolo-scheletrico:
- combattere il sovrappeso;
- attività fisica moderata e regolare;
- prevenzione degli infortuni, indossando scarpe comode e di alta qualità;
- pratica di misure di rafforzamento generale;
- evitando l'ipotermia, trattamento tempestivo di eventuali patologie dell'organismo.
La prevenzione secondaria consiste nel prevenire il peggioramento dell'osteocondrite dissecante in atto. I principali punti di prevenzione sono considerati i seguenti:
- limitazione del carico articolare;
- rifiuto di praticare sport quali corsa, atletica leggera, sollevamento pesi, ginnastica, basket, pallavolo, football;
- correzione delle caratteristiche professionali, evitare di stare in piedi per periodi prolungati, di accovacciarsi frequentemente, di salire e scendere regolarmente le scale;
- rivedere la propria dieta, evitare la fame, evitare cibi grassi e monotoni, assicurandosi che il corpo riceva microelementi e vitamine essenziali.
La terapia fisica dovrebbe essere eseguita solo sotto la supervisione di un medico. Gli esercizi corretti non dovrebbero sovraccaricare il sistema muscolo-scheletrico, ma ripristinare la forza e l'elasticità delle articolazioni, accelerare la circolazione sanguigna e migliorare i processi metabolici.
Su consiglio del medico, è possibile praticare sedute di massaggio dedicate a diversi gruppi muscolari.
Previsione
L'osteocondrite dissecante è un problema ortopedico impegnativo perché è difficile sia da identificare che da trattare, nonostante siano emersi nuovi sviluppi in questo campo.
La prognosi della malattia può dipendere dal tipo di trattamento utilizzato (medico, chirurgico), dalla maturità delle zone di crescita, dalla localizzazione, dalla stabilità e dalle dimensioni dell'elemento distaccato, dall'integrità della cartilagine. Nell'infanzia, l'esito della malattia è per lo più favorevole: l'osteocondrite dissecante risponde bene al trattamento nei bambini. In età adulta, è importante la diagnosi precoce della patologia, che influisce direttamente sulla prognosi a lungo termine. L'esito più sfavorevole si osserva nei pazienti con complicanze, così come nei pazienti con patologia del condilo laterale del femore.

