
Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Periarterite nodosa
Esperto medico dell'articolo
Ultima recensione: 04.07.2025
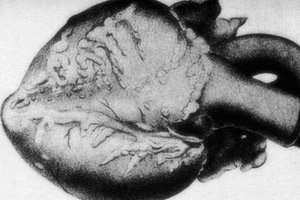
Una patologia rara – la periarterite nodosa – è accompagnata da danno ai vasi arteriosi di medio e piccolo calibro. Nelle pareti vascolari si verificano processi di disorganizzazione del tessuto connettivo, infiltrazione infiammatoria e alterazioni sclerotiche, con conseguente comparsa di aneurismi nettamente definiti. [ 1 ]
Altri nomi della malattia: poliarterite, arterite necrotica, panarterite.
Epidemiologia
La periarterite nodulare è una patologia sistemica, una vasculite necrotizzante che danneggia i vasi arteriosi di medio e piccolo calibro di tipo muscolare. Più spesso, la malattia si diffonde a pelle, reni, muscoli, articolazioni, sistema nervoso periferico, tratto digerente e altri organi, meno frequentemente ai polmoni. La patologia si manifesta inizialmente con sintomi generali (febbre, peggioramento generale delle condizioni di salute), a cui si aggiungono poi segni più specifici.
I metodi più comuni per diagnosticare la malattia sono la biopsia e l'arteriografia.
I farmaci più accettabili per il trattamento sono i glucocorticoidi e gli immunosoppressori.
L'incidenza della periarterite nodosa varia da due a trenta casi ogni milione di pazienti.
L'età media delle persone colpite è di 45-60 anni. Gli uomini sono più frequentemente colpiti (rapporto 6:1). Nelle donne, la malattia si manifesta spesso secondo il tipo asmatico, con lo sviluppo di asma bronchiale e ipereosinofilia.
In circa il 20% dei casi di periarterite nodosa diagnosticata, i pazienti risultano affetti da epatite (B o C). [ 2 ], [ 3 ]
Le cause periarterite nodosa
Gli scienziati non hanno ancora scoperto una causa chiara per lo sviluppo della periarterite nodulare. Tuttavia, sono stati identificati i seguenti principali fattori scatenanti della malattia:
- reazione all'assunzione di farmaci;
- persistenza dell'infezione virale (epatite B).
Gli esperti hanno stilato un elenco piuttosto impressionante di farmaci coinvolti nello sviluppo della periarterite nodulare. Tra questi farmaci figurano:
- antibiotici beta-lattamici;
- farmaci macrolidi;
- farmaci sulfonamidici;
- chinoloni;
- agenti antivirali;
- sieri e vaccini;
- inibitori selettivi della ricaptazione della serotonina (fluoxetina);
- anticonvulsivanti (fenitoina);
- Levodopa e Carbidopa;
- tiazidi e diuretici dell'ansa;
- Idralazina, Propiltiouracile, Minociclina, ecc.
Un paziente su tre o quattro con periarterite nodosa presentava l'antigene di superficie dell'epatite B (HBsAg) o immunocomplessi con esso. Sono stati rilevati anche altri antigeni dell'epatite B (HBeAg) e anticorpi contro l'antigene HBcAg, formati durante la replicazione virale. È interessante notare che l'incidenza della periarterite nodosa in Francia è significativamente diminuita negli ultimi decenni grazie alla vaccinazione diffusa contro l'epatite B.
Inoltre, circa un paziente su dieci risulta affetto dal virus dell'epatite C, ma i dettagli della correlazione non sono ancora stati dimostrati dagli scienziati. Anche altre infezioni virali sono "sospette": virus dell'immunodeficienza umana (HIV), citomegalovirus, virus della rosolia e virus di Epstein-Barr, virus linfotropico T di tipo I, parvovirus B-19, ecc.
Ci sono tutti i motivi per credere che la vaccinazione contro l'epatite B e l'influenza sia coinvolta nello sviluppo della periarterite nodosa.
Un ulteriore fattore sospetto è la predisposizione genetica, che richiede anch’essa prove e ulteriori studi. [ 4 ]
Fattori di rischio
La periarterite nodulare è una malattia poco conosciuta, ma gli specialisti la considerano già polieziologica, poiché numerose cause e fattori possono essere coinvolti nel suo sviluppo. Spesso si riscontra una correlazione con infezioni focali: streptococciche, stafilococciche, micobatteriche, fungine, virali, ecc. Un ruolo significativo è svolto dall'ipersensibilità umana a determinati farmaci, ad esempio antibiotici e sulfamidici. Tuttavia, in molti casi, anche con una diagnosi accurata, il fattore eziologico non può essere identificato.
Ecco i fattori di rischio che i medici conoscono oggi:
- fascia di età superiore ai 45 anni, nonché bambini da 0 a 7 anni (fattore genetico);
- sbalzi di temperatura, ipotermia;
- esposizione eccessiva ai raggi ultravioletti, abbronzatura eccessiva;
- stress fisico e mentale eccessivo;
- eventuali effetti dannosi, comprese lesioni o interventi chirurgici;
- epatite e altre malattie del fegato;
- disturbi metabolici, diabete mellito;
- ipertensione;
- introduzione di vaccini e persistenza dell'HbsAg nel siero sanguigno.
Patogenesi
La patogenesi della comparsa della periarterite nodulare consiste nella formazione di una risposta iperallergica dell'organismo all'influenza di fattori eziologici, nello sviluppo di una reazione autoimmune di tipo antigene-anticorpo (in particolare, alle pareti dei vasi sanguigni), nella formazione di immunocomplessi.
Poiché le cellule endoteliali sono dotate di recettori per il frammento Fc delle IgG con la prima frazione del complemento Clq, i meccanismi di interazione tra immunocomplessi e pareti vasali sono facilitati. Si osserva la deposizione di immunocomplessi nelle pareti vasali, che comporta lo sviluppo di un processo infiammatorio immunitario.
I complessi immunitari formati stimolano il complemento, che porta al danneggiamento delle pareti e alla formazione di componenti chemiotattici che attraggono i neutrofili nella zona danneggiata. [ 5 ]
I neutrofili svolgono una funzione fagocitaria in relazione ai complessi immunitari, ma allo stesso tempo rilasciano enzimi proteolitici lisosomiali che danneggiano le pareti dei vasi sanguigni. Inoltre, i neutrofili "si attaccano" all'endotelio e, in presenza di complemento, rilasciano radicali liberi dell'ossigeno attivi, che provocano danno vascolare. Allo stesso tempo, viene potenziato il rilascio endoteliale di fattori che favoriscono l'aumento della coagulazione del sangue e la formazione di trombi nei vasi interessati.
Sintomi periarterite nodosa
La periarterite nodulare si manifesta attraverso sintomi generali aspecifici: il paziente ha una temperatura costantemente elevata, perde progressivamente peso ed è tormentato da dolori muscolari e articolari.
Un aumento della temperatura sotto forma di febbre persistente è tipico del 98-100% dei casi: l'andamento della temperatura è irregolare, non c'è risposta alla terapia antibiotica, ma la terapia corticosteroidea è efficace. La temperatura può successivamente normalizzarsi, sullo sfondo dello sviluppo di patologie multiorgano.
L'emaciazione dei pazienti è patognomonica. Il peso di alcuni pazienti diminuisce di 35-40 kg nel giro di pochi mesi. Il grado di emaciazione supera quello delle oncopatologie.
Il dolore muscolare e articolare è particolarmente caratteristico della fase iniziale della periarterite nodosa. Il dolore colpisce più spesso le grandi articolazioni e i muscoli del polpaccio. [ 6 ]
Le patologie poliorgano si dividono in diversi tipi, che determinano la sintomatologia della malattia:
- Quando i vasi renali sono interessati (e questo accade nella maggior parte dei pazienti), si verifica un aumento della pressione sanguigna. L'ipertensione è persistente e stabile, causando una retinopatia di grado grave. È possibile la perdita della funzione visiva. L'analisi delle urine rivela proteinuria (fino a 3 g/die), micro o macroematuria. In alcuni casi, il vaso dilatato dall'aneurisma si rompe, formando un'emorragia perirenale. L'insufficienza renale si sviluppa durante i primi tre anni di malattia.
- Quando i vasi situati nella cavità addominale sono danneggiati, i sintomi compaiono già in una fase precoce della periarterite nodulare. I sintomi principali sono dolore addominale diffuso, persistente e progressivo. Si notano disturbi dispeptici: diarrea con sangue fino a dieci volte al giorno, perdita di peso, attacchi di nausea e vomito. In caso di perforazione ulcerativa, si sviluppano segni di peritonite acuta. Esiste il rischio di sviluppare emorragia gastrointestinale.
- Il dolore cardiaco non è tipico quando sono colpiti i vasi coronarici. Si verificano infarti, per lo più di piccole dimensioni e di natura focale. I fenomeni di cardiosclerosi aumentano rapidamente, con la comparsa di aritmie e segni di insufficienza cardiaca.
- In caso di interessamento dell'apparato respiratorio, si riscontrano broncospasmi, ipereosinofilia e infiltrati eosinofili nei polmoni. Caratteristica è la formazione di infiammazione vascolare polmonare: la malattia è accompagnata da tosse, scarse secrezioni espettoranti e, meno frequentemente, emottisi, con aumento dei sintomi di insufficienza respiratoria. La radiografia mostra un quadro vascolare nettamente accentuato, tipico di una congestione polmonare, con infiltrazione del tessuto polmonare (principalmente nella regione radicolare).
- Quando è interessato il sistema nervoso periferico, si osserva poli e mononeurite asimmetrica. Il paziente soffre di forte dolore, intorpidimento e talvolta debolezza muscolare. Le gambe sono più spesso colpite, mentre le braccia lo sono meno frequentemente. Alcuni pazienti sviluppano polimieloradicoloneurite, paresi dei piedi e delle mani. Si riscontrano spesso noduli peculiari lungo i tronchi vascolari, ulcere e focolai necrotici sulla pelle. Sono possibili necrosi dei tessuti molli e lo sviluppo di complicanze gangrenose.
Primi segni
Il quadro clinico iniziale della periarterite nodosa si manifesta con febbre, sensazione di estrema stanchezza, aumento della sudorazione notturna, perdita di appetito ed emaciazione, debolezza muscolare (soprattutto a livello degli arti). Molti pazienti sviluppano dolori muscolari, accompagnati da miosite ischemica focale e dolori articolari. I muscoli interessati perdono forza e possono svilupparsi processi infiammatori a livello articolare. [ 7 ]
La gravità dei primi sintomi varia, a seconda dell'organo o del sistema di organi interessato:
- il danno al sistema nervoso periferico si manifesta con disturbi motori e sensoriali dei nervi ulnare, mediano e peroneo; è possibile anche lo sviluppo di una polineuropatia simmetrica distale;
- il sistema nervoso centrale risponde alla patologia con mal di testa; gli ictus (ischemici ed emorragici) sono meno comuni sullo sfondo dell'ipertensione;
- il danno renale si manifesta con ipertensione arteriosa, diminuzione della quantità giornaliera di urina, uremia, alterazioni generali del sedimento urinario, comparsa di sangue e proteine nelle urine in assenza di cilindri cellulari, dolore nella parte bassa della schiena e, nei casi gravi, segni di insufficienza renale;
- il tratto digerente si manifesta con dolori al fegato e all'addome, nausea, vomito, diarrea, sintomi di malassorbimento, perforazione intestinale e peritonite;
- potrebbero non esserci segni patologici cardiaci oppure potrebbero comparire sintomi di insufficienza cardiaca;
- sulla pelle si riscontra un livedo reticolato, noduli arrossati e dolorosi, un'eruzione cutanea sotto forma di bolle o vescicole, aree di necrosi e lesioni ulcerative;
- L'orchite colpisce i genitali e i testicoli diventano doloranti.
Danno renale nella periarterite nodosa
I reni sono colpiti in oltre il 60% dei pazienti con periarterite nodosa. In oltre il 40% dei casi, il danno si traduce in insufficienza renale.
La probabilità di sviluppare patologie renali dipende dal sesso e dalla fascia d'età dei pazienti, dalla presenza di patologie dei muscoli scheletrici, del sistema valvolare del cuore e del sistema nervoso periferico, dal tipo di progressione e dalla fase della malattia, dalla presenza dell'antigene virale dell'epatite e dai valori cardiovascolari.
La velocità di sviluppo della nefropatia è determinata direttamente dal livello di proteina C-reattiva e di fattore reumatoide nel sangue.
I disturbi renali nella periarterite nodosa sono causati dalla stenosi e dalla comparsa di microaneurismi dei vasi renali. L'entità delle alterazioni patologiche è correlata alla gravità dei disturbi del sistema nervoso. È importante comprendere che il danno renale riduce drasticamente le possibilità di sopravvivenza del paziente. Tuttavia, la questione dell'influenza di alcune disfunzioni renali sul decorso della periarterite nodosa non è stata sufficientemente studiata.
Il processo infiammatorio si diffonde solitamente ai vasi arteriosi interlobari e, meno frequentemente, alle arteriole. Presumibilmente, la glomerulonefrite non è tipica della periarterite nodulare e si osserva principalmente sullo sfondo di un'angioite microscopica.
Il rapido peggioramento dell'insufficienza renale è causato da infarti multipli nei reni. [ 8 ]
Insufficienza cardiaca
Il quadro di danno cardiovascolare si osserva in un caso su due su dieci. La patologia si manifesta con alterazioni ipertrofiche del ventricolo sinistro, aumento della frequenza cardiaca e aritmie cardiache. L'infiammazione dei vasi coronarici nella periarterite nodulare può provocare la comparsa di angina pectoris e lo sviluppo di infarto miocardico.
Nei preparati macroscopici, ispessimenti nodulari di tipo rosario si riscontrano in oltre il 10% dei casi, da diversi millimetri a un paio di centimetri di diametro (fino a 5,5 cm in caso di danno ai grossi tronchi vascolari). La sezione dimostra un aneurisma, spesso con riempimento trombotico. L'istologia svolge il ruolo diagnostico finale. Una caratteristica tipica della periarterite nodulare è il danno vascolare polimorfo. Si nota una combinazione di diversi tipi di disorganizzazione del tessuto connettivo: [ 9 ]
- rigonfiamento mucoide, alterazioni fibrinoidi con successiva sclerosi;
- restringimento del lume vascolare (fino all'obliterazione), formazione di coaguli di sangue, aneurismi e, nei casi più gravi, rottura dei vasi sanguigni.
Le alterazioni vascolari diventano un meccanismo scatenante nello sviluppo di necrosi, processi atrofici e sclerotici, emorragie. Alcuni pazienti manifestano flebite.
Nel cuore si riscontra atrofia dello strato adiposo epicardico, distrofia miocardica bruna e, nell'ipertensione, ipertrofia ventricolare sinistra. Nelle lesioni coronariche si sviluppano necrosi miocardica focale, distrofia e atrofia delle fibre muscolari. Gli infarti del miocardio sono relativamente rari, principalmente a causa della formazione di flusso collaterale. La trombovasculite si riscontra nei tronchi arteriosi coronarici. [ 10 ]
Manifestazioni cutanee della periarterite nodosa
I segni cutanei della malattia si osservano in un paziente su due con periarterite nodulare. Spesso, la comparsa di eruzioni cutanee è il primo, o uno dei primi segni della malattia. I seguenti sintomi sono tipici:
- eruzione cutanea vescicolare e bollosa;
- porpora papulopetechiale vascolare;
- talvolta – comparsa di elementi nodulari sottocutanei.
In generale, le manifestazioni cutanee della periarterite nodosa sono eterogenee e varie. I segni più comuni possono includere:
- la natura dell'eruzione cutanea è infiammatoria;
- l'eruzione cutanea è simmetrica;
- c'è una tendenza al gonfiore, ai cambiamenti necrotici e alle emorragie;
- nella fase iniziale l'eruzione cutanea è localizzata nella zona degli arti inferiori;
- si nota il polimorfismo evolutivo;
- è possibile rintracciare una correlazione con infezioni preesistenti, assunzione di farmaci, sbalzi di temperatura, processi allergici, patologie autoimmuni e circolazione venosa compromessa.
Le lesioni cutanee sono molto varie e spaziano da macchie, noduli e porpora a necrosi, ulcere ed erosioni.
Periarterite nodosa nei bambini
La poliarterite giovanile è una forma di poliarterite nodulare, che si riscontra principalmente nei pazienti pediatrici. Questa variante della malattia è caratterizzata da una componente iperergica, con danni prevalentemente ai vasi periferici e un rischio considerevole di sviluppare complicanze tromboangiotiche sotto forma di necrosi dei tessuti secchi e processi gangrenosi. I disturbi viscerali sono relativamente lievi e non influenzano l'esito della patologia, ma vi è una tendenza a un decorso prolungato con ricadute periodiche.
La forma classica di poliarterite giovanile ha un decorso grave: si osservano danni renali, ipertensione arteriosa, ischemia addominale, crisi vascolari cerebrali, infiammazione dei vasi coronarici, vasculite polmonare e mononeurite multipla.
Tra le cause della malattia, si considerano principalmente fattori allergici e infettivi. La forma classica di periarterite nodulare è associata all'infezione virale dell'epatite B. Spesso, l'insorgenza della malattia si verifica in concomitanza con infezioni respiratorie virali acute, otite e tonsillite, più raramente con l'introduzione di vaccini o terapia farmacologica. Anche la predisposizione genetica non è esclusa: spesso, patologie reumatologiche, allergiche o vascolari vengono riscontrate nei parenti diretti di un bambino malato.
L'incidenza della periarterite nodosa in età infantile è sconosciuta: la malattia viene diagnosticata molto raramente.
La patogenesi è spesso causata da processi immunocomplessi con aumentata attività del complemento e accumulo di leucociti nell'area di fissazione degli immunocomplessi. Si verifica una reazione infiammatoria nelle pareti dei tronchi arteriosi di piccolo e medio calibro. Di conseguenza, si sviluppa una vasculite proliferativo-distruttiva, con deformazione del letto vascolare, inibizione della circolazione sanguigna, alterazione delle proprietà reologiche e coagulative del sangue, trombosi e ischemia tissutale. Si sviluppa gradualmente fibrosi murale e si formano aneurismi con un diametro fino a 10 mm.
Fasi
La periarterite nodulare può manifestarsi in fasi acute, subacute e croniche ricorrenti.
- La fase acuta è caratterizzata da un periodo iniziale breve, con intensa generalizzazione del danno vascolare. Il decorso della malattia è grave fin dall'esordio. Il paziente presenta febbre alta di tipo remittente, sudorazione profusa, forti dolori articolari, mialgia e dolore addominale. Quando è interessata la circolazione periferica, si verifica una rapida formazione di ampi focolai di necrosi cutanea e si sviluppa un processo gangrenoso distale. Quando sono interessati gli organi interni, si osservano intense crisi vascolari-cerebrali, infarto miocardico, polinevrite e necrosi intestinale. La fase acuta può durare 2-3 mesi o più, fino a un anno.
- La fase subacuta inizia gradualmente, principalmente nei pazienti con localizzazione predominante del processo patologico nell'area degli organi interni. Per diversi mesi, i pazienti presentano febbre subfebbrile, ovvero la temperatura sale periodicamente a valori elevati. Si osservano progressivo deperimento, dolori articolari e cefalea. Successivamente, si osserva lo sviluppo acuto di crisi cerebrovascolare, o sindrome addominale, o polinevrite. La patologia rimane attiva fino a tre anni.
- La fase cronica può essere osservata sia nei processi patologici acuti che in quelli subacuti. I pazienti iniziano a sperimentare periodi alternati di esacerbazione e scomparsa dei sintomi. Durante i primi anni, si osservano ricadute ogni sei mesi, poi le remissioni possono prolungarsi.
Decorso acuto della periarterite nodosa
La fase acuta della periarterite nodosa è solitamente grave, poiché sono interessati alcuni organi vitali. Oltre alle manifestazioni cliniche, anche le alterazioni di laboratorio influenzano la valutazione dell'attività della malattia, sebbene non siano sufficientemente specifiche. Si possono osservare aumento della VES, eosinofilia, leucocitosi, aumento delle gammaglobuline e del numero di CIC, e riduzione dei livelli del complemento.
La periarterite nodosa è caratterizzata da un decorso fulminante o da fasi acute periodiche, in un contesto di progressione costante della patologia. Un esito fatale può verificarsi quasi in qualsiasi momento con lo sviluppo di insufficienza renale o cardiovascolare, danni al tratto digerente (la perforazione dell'intestino è particolarmente pericolosa per la vita). I disturbi renali, cardiaci e del sistema nervoso centrale sono spesso aggravati da ipertensione arteriosa persistente, che porta a gravi complicazioni tardive, che possono anche causare la morte del paziente. In assenza di trattamento, il tasso di sopravvivenza a cinque anni è stimato a circa il 13%. [ 11 ]
Complicazioni e conseguenze
La gravità delle condizioni dei pazienti e la probabilità di complicazioni sono dovute a un aumento persistente della pressione sanguigna, fino a 220/110-240/170 mm Hg.
La fase attiva della malattia spesso si conclude con disturbi della circolazione cerebrale. La progressione della patologia porta l'ipertensione a evolversi in maligna, si verifica edema cerebrale e alcuni pazienti sviluppano insufficienza renale cronica, emorragia cerebrale e rottura renale.
Spesso si sviluppa una sindrome renale, si sviluppa un'ischemia dell'apparato renale iuxtaglomerulare e il meccanismo del sistema renina-angiotensina-aldosterone viene interrotto.
A livello del tratto digerente si osservano ulcere locali e diffuse, focolai di necrosi intestinale e gangrena, e appendicite. I pazienti manifestano una sindrome da dolore addominale intenso, possono svilupparsi emorragie intestinali e compaiono segni di irritazione peritoneale. I disturbi infiammatori intraintestinali non presentano segni istologici di colite ulcerosa. Possono verificarsi emorragie interne, pancreatite con necrosi pancreatica e infarto della milza e del fegato.
Il danno al sistema nervoso può essere complicato dallo sviluppo di una crisi vascolare cerebrale, che si manifesta improvvisamente con cefalea e vomito. Successivamente, il paziente perde conoscenza, si manifestano convulsioni cloniche e toniche e ipertensione improvvisa. Dopo l'attacco, compaiono spesso lesioni cerebrali, accompagnate da paralisi dello sguardo, diplopia, nistagmo, asimmetria facciale e deficit visivo.
In generale, la periarterite nodosa è una patologia potenzialmente letale e richiede una diagnosi il più precoce possibile e un trattamento aggressivo e continuativo. Solo in tali condizioni è possibile ottenere una remissione stabile ed evitare lo sviluppo di gravi e pericolose conseguenze.
Esito della periarterite nodosa
Oltre il 70% dei pazienti con periarterite nodulare manifesta aumento della pressione arteriosa e segni di progressiva insufficienza renale entro i primi 60 giorni dall'esordio della malattia. È possibile un danno al sistema nervoso, con sensibilità preservata ma attività motoria limitata.
I vasi addominali possono infiammarsi, causando forti dolori addominali. Tra le complicanze più pericolose si annoverano spesso ulcere gastriche e intestinali, necrosi della cistifellea, perforazione e peritonite.
I vasi coronarici sono colpiti meno frequentemente, ma un simile esito è anche possibile: i pazienti sviluppano un infarto del miocardio. Quando i vasi cerebrali sono danneggiati, si verificano ictus.
Senza trattamento, quasi tutti i pazienti muoiono entro i primi anni dall'esordio della patologia. I problemi più comuni che portano al decesso sono: arterite estesa, processi infettivi, infarto e ictus.
Diagnostica periarterite nodosa
Le misure diagnostiche iniziano con la raccolta dei reclami del paziente. Particolare attenzione viene prestata alla presenza di eruzioni cutanee, alla formazione di focolai necrotici e lesioni cutanee ulcerative, al dolore nella zona dell'eruzione cutanea, alle articolazioni, al corpo, agli arti, ai muscoli, nonché alla debolezza generale.
È obbligatorio un esame esterno della pelle e delle articolazioni, per valutare la sede dell'eruzione cutanea e le aree dolenti. Le lesioni vengono palpate attentamente.
Per valutare il livello di attività della malattia vengono eseguiti esami di laboratorio:
- esame clinico generale del sangue;
- esame biochimico terapeutico generale del sangue;
- valutazione del livello delle immunoglobuline sieriche nel sangue;
- studio del livello del complemento con le sue frazioni nel sangue;
- valutazione del contenuto di concentrazione della proteina C-reattiva nel plasma sanguigno;
- determinazione del fattore reumatoide;
- Esame generale del liquido urinario.
Nella periarterite nodulare, si riscontrano ematuria, cilindruria e proteinuria nelle urine. L'esame del sangue rivela leucocitosi neutrofila, anemia e trombocitosi. Il quadro biochimico è rappresentato da un aumento delle frazioni di γ e α2-globuline, fibrina, acidi sialici, sieromucoide e proteina C-reattiva.
Per chiarire la diagnosi si esegue la diagnostica strumentale. In particolare, si esegue una biopsia muscolo-cutanea: nel biomateriale prelevato dalla tibia o dalla parete addominale anteriore, si rilevano infiltrati infiammatori e zone necrotiche nelle pareti vasali.
La periarterite nodulare è spesso accompagnata da alterazioni vascolari aneurismatiche visibili durante l'esame del fondo oculare.
L'ecografia doppler dei vasi renali aiuta a determinarne la stenosi. La radiografia del torace di controllo visualizza l'aumento del pattern polmonare e l'alterazione della sua configurazione. L'elettrocardiogramma e l'ecografia cardiaca aiutano a identificare le cardiopatie.
Il campione microscopico utilizzabile per lo studio è l'arteria mesenterica in fase essudativa o proliferativa dell'arterite, il tessuto sottocutaneo, il nervo surale e i muscoli. I campioni prelevati da fegato e reni possono dare un risultato falso negativo a causa di un errore di selezione. Inoltre, una biopsia di questo tipo può causare sanguinamento da microaneurismi non diagnosticati.
Un campione macroscopico sotto forma di tessuto asportato patologicamente alterato viene fissato in una soluzione di etanolo, clorexidina e formalina per un ulteriore esame istologico.
Una biopsia di tessuto non affetto da patologia è inappropriata, poiché la periarterite nodulare ha natura focale. Pertanto, si preleva un tessuto per la biopsia, il cui danno è confermato dall'esame clinico.
Se il quadro clinico è minimo o assente, l'elettromiografia e i test di conduzione nervosa possono identificare l'area da sottoporre a biopsia. In caso di lesioni cutanee, è preferibile rimuovere il biomateriale dagli strati profondi o dal grasso sottocutaneo, escludendo gli strati superficiali (che mostrano indicatori errati). Anche la biopsia testicolare è spesso inappropriata.
Criteri diagnostici
La diagnosi di periarterite nodulare si basa sull'anamnesi, sui sintomi caratteristici e sui risultati delle analisi di laboratorio. È importante notare che le alterazioni dei parametri di laboratorio non sono specifiche, poiché riflettono principalmente lo stadio di attività della patologia. In considerazione di ciò, gli specialisti distinguono i seguenti criteri diagnostici per la malattia:
- Dolori muscolari (soprattutto agli arti inferiori), debolezza generale. Mialgia diffusa, che non interessa la regione lombare e le spalle.
- Sindrome dolorosa ai testicoli non correlata a processi infettivi o lesioni traumatiche.
- Cianosi irregolare sulla pelle degli arti e del corpo, simile alla livedo reticularis.
- Perdita di peso superiore a 4 kg, non associata a diete o altre modifiche nell'alimentazione.
- Polineuropatia o mononeurite con tutti i segni neurologici.
- Un aumento della pressione diastolica superiore a 90 mm Hg.
- Aumento dell'urea nel sangue (oltre 14,4 mmol/litro – 40 mg%) e della creatinina (oltre 133 μmol/litro – 1,5 mg%), non correlato alla disidratazione o all'ostruzione delle vie urinarie.
- Presenza di HBsAg o degli anticorpi corrispondenti nel sangue (epatite virale B).
- Cambiamenti vascolari sull'arteriogramma sotto forma di aneurismi e occlusioni dei vasi arteriosi viscerali, senza correlazione con alterazioni aterosclerotiche, processi displastici fibromuscolari e altre patologie non infiammatorie.
- Rilevamento dell'infiltrazione di cellule granulocitiche e mononucleate nelle pareti vascolari durante la diagnosi morfologica di biomateriale prelevato da vasi arteriosi di piccole e medie dimensioni.
La conferma di almeno tre criteri permette di formulare una diagnosi di periarterite nodosa.
Classificazione
Non esiste una classificazione generalmente accettata della periarterite nodosa. Gli specialisti solitamente sistematizzano la malattia in base ai segni eziologici e patogenetici, alle caratteristiche istologiche, alla gravità del decorso e al quadro clinico. La stragrande maggioranza dei medici praticanti utilizza una classificazione morfologica basata sulle alterazioni cliniche dei tessuti, sulla profondità di localizzazione e sul calibro dei vasi danneggiati.
Si distinguono i seguenti tipi clinici della malattia:
- La variante classica (reno-viscerale, renale-polineuritica) è caratterizzata da danni ai reni, al sistema nervoso centrale, al sistema nervoso periferico, al cuore e all'apparato digerente.
- La variante monoorgano-nodulare è una patologia di tipo lieve, che si manifesta con visceropatie.
- La variante dermato-trombongiica è una forma lentamente progressiva, che si accompagna ad un aumento della pressione arteriosa, allo sviluppo di neurite e a un'interruzione del flusso sanguigno periferico causata dalla comparsa di formazioni nodulari lungo il lume vascolare.
- Variante polmonare (asmatica): si manifesta con alterazioni polmonari, asma bronchiale.
Secondo la classificazione internazionale ICD-10, l'infiammazione vascolare nodulare occupa la classe M30 con la seguente distribuzione:
- M30.1 – tipo allergico con danni polmonari.
- M30.2 – tipo giovanile.
- M30.3 – alterazioni delle mucose e dei reni (sindrome di Kawasaki).
- M30.8 – altre condizioni.
In base alla natura del decorso della periarterite nodulare si distinguono le seguenti forme di patologia:
- La forma fulminante è un processo maligno in cui vengono colpiti i reni, si verificano trombosi dei vasi intestinali e necrosi delle anse intestinali. La prognosi è particolarmente negativa: il paziente muore entro un anno dall'esordio della malattia.
- La forma rapida non progredisce molto rapidamente, ma per il resto ha molto in comune con la forma fulminante. La sopravvivenza è scarsa e i pazienti spesso muoiono a causa di una rottura improvvisa del vaso arterioso renale.
- La forma ricorrente è caratterizzata dalla sospensione del processo patologico a seguito del trattamento. Tuttavia, la progressione della patologia riprende quando il dosaggio dei farmaci viene ridotto o sotto l'influenza di altri fattori scatenanti, ad esempio sullo sfondo dello sviluppo di un processo infettivo e infiammatorio.
- La forma lenta è più spesso tromboangiogenica. Si diffonde ai nervi periferici e alla rete vascolare. La malattia può gradualmente aumentare di intensità nell'arco di dieci anni o anche più, in assenza di gravi complicazioni. Il paziente diventa invalido e necessita di un trattamento costante e ininterrotto.
- La forma benigna è considerata la variante più lieve della periarterite nodulare. La malattia si manifesta isolatamente, le principali manifestazioni si riscontrano solo sulla pelle e si osservano lunghi periodi di remissione. Il tasso di sopravvivenza dei pazienti è relativamente alto, a condizione che la terapia sia competente e regolare.
Linee guida cliniche
La diagnosi di periarterite nodosa deve basarsi sulle manifestazioni cliniche e sui dati diagnostici di laboratorio. I risultati positivi della biopsia sono di grande importanza per confermare la malattia. È necessaria una diagnosi il più precoce possibile: è necessario iniziare una terapia d'urgenza aggressiva prima che la patologia si diffonda agli organi vitali.
I sintomi clinici della periarterite nodulare sono caratterizzati da un marcato polimorfismo. I segni della malattia, con e senza la presenza di HBV, sono simili. Lo sviluppo più acuto è tipico della patologia da farmacogenesi.
Ai pazienti con sospetta periarterite nodosa si raccomanda di sottoporsi a esame istologico, che rivela un quadro tipico di arterite necrotizzante focale con infiltrazione cellulare di tipo misto nella parete vasale. Il test più informativo è considerato una biopsia dei muscoli scheletrici. Durante la biopsia degli organi interni, il rischio di emorragia interna aumenta significativamente.
Per determinare le tattiche di trattamento, i pazienti con periarterite nodulare devono essere suddivisi in base alla gravità della patologia e anche per identificare il tipo refrattario della malattia, che non è caratterizzato da uno sviluppo sintomatico inverso o addirittura da un aumento dell'attività clinica in risposta a una terapia patogenetica classica di un mese e mezzo.
Diagnosi differenziale
La periarterite nodulare si differenzia principalmente dalle altre patologie sistemiche note che colpiscono il tessuto connettivo.
- La poliarterite microscopica è una forma di vasculite necrotizzante che colpisce i vasi capillari, così come venule e arteriole, con formazione di anticorpi anti-neutrofili. La malattia è caratterizzata dalla comparsa di glomerulonefrite, da un successivo aumento graduale della pressione arteriosa, da un rapido peggioramento dell'insufficienza renale, dallo sviluppo di alveolite necrotizzante e da emorragia polmonare.
- La granulomatosi di Wegener è accompagnata dallo sviluppo di alterazioni tissutali distruttive. Compaiono ulcere sulla mucosa della cavità nasale, il setto nasale si perfora e il tessuto polmonare si disintegra. Spesso vengono rilevati anticorpi anti-neutrofili.
- La vasculite reumatoide è caratterizzata dalla comparsa di lesioni ulcerative trofiche sugli arti inferiori e dallo sviluppo di polineuropatia. Durante la diagnosi, viene necessariamente valutato il grado di sindrome articolare (presenza di poliartrite erosiva con alterazione della conformazione articolare) e viene rilevato il fattore reumatoide.
Inoltre, manifestazioni cutanee simili alla periarterite nodulare si presentano sullo sfondo di embolia settica e mixoma atriale sinistro. È importante escludere condizioni settiche anche prima di utilizzare immunosoppressori per trattare la periarterite nodulare.
Nei pazienti con malattia di Lyme (anche nota come borreliosi) si riscontra una combinazione di sintomi come polineuropatia, febbre e poliartrite. Per escludere la malattia, è necessario ricostruire l'anamnesi epidemiologica. I momenti che permettono di sospettare la borreliosi sono i seguenti:
- punture di zecche;
- visitare zone focali naturali durante i periodi di particolare attività delle zecche (tarda primavera – inizio autunno).
Per formulare una diagnosi, si esegue un esame del sangue per rilevare la presenza di anticorpi contro la Borrelia.
Chi contattare?
Trattamento periarterite nodosa
Il trattamento deve essere il più precoce e a lungo termine possibile, con la definizione di un regime terapeutico personalizzato in base alla gravità dei sintomi clinici e allo stadio della periarterite nodosa.
Nella fase acuta è obbligatorio il riposo a letto, particolarmente importante se i focolai patologici della periarterite nodosa sono localizzati sugli arti inferiori.
L'approccio terapeutico è sempre globale, con l'aggiunta raccomandata di Ciclofosfamide (2 mg/kg per via orale al giorno), che contribuisce ad accelerare l'insorgenza della remissione e a ridurre la frequenza delle riacutizzazioni. Per evitare complicazioni infettive, la Ciclofosfamide viene utilizzata solo se il Prednisolone risulta inefficace.
In generale, il trattamento è spesso inefficace. L'intensità del quadro clinico può essere ridotta con la somministrazione precoce di prednisolone in una dose orale di almeno 60 mg/die. Nei pazienti pediatrici, è opportuno prescrivere immunoglobuline normali per via endovenosa.
La qualità del trattamento si valuta in presenza di dinamiche positive nel decorso clinico, stabilizzazione dei valori di laboratorio e immunologici e diminuzione dell'attività della reazione infiammatoria.
Si raccomanda la correzione o l'eliminazione radicale delle patologie concomitanti che possono influenzare negativamente il decorso della periarterite nodulare. Tali patologie includono focolai di infiammazione cronica, diabete mellito, fibromi uterini, insufficienza venosa cronica, ecc.
Il trattamento esterno di erosioni e ulcere prevede l'uso di soluzioni all'1-2% di coloranti all'anilina, preparati unguenti epitelizzanti (Solcoseryl), unguenti ormonali, agenti enzimatici (Iruskol, Himopsin) e l'applicazione di Dimexide con applicatore. Per i nodi si utilizza il calore secco.
Medicinali
Farmaci efficaci nel trattamento della periarterite nodosa:
- Glucocorticoidi: Prednisolone 1 mg/kg due volte al giorno per via orale per 2 mesi, con ulteriore riduzione del dosaggio a 5-10 mg/die al mattino (a giorni alterni) fino alla scomparsa dei sintomi clinici. Possibili effetti collaterali: aggravamento o sviluppo di ulcera gastrica e duodenale, indebolimento del sistema immunitario, edema, osteoporosi, alterata secrezione di ormoni sessuali, cataratta, glaucoma.
- Immunosoppressori (se i glucocorticoidi sono inefficaci), citostatici (Azatioprina nella fase attiva della patologia a 2-4 mg/kg al giorno per un mese, con un ulteriore passaggio a un dosaggio di mantenimento di 50-100 mg/die per un anno e mezzo o due anni), Ciclofosfamide per via orale a 1-2 mg/kg al giorno per 2 settimane con un'ulteriore riduzione graduale del dosaggio. In caso di intenso peggioramento del processo patologico, si prescrivono 4 mg/kg al giorno per tre giorni, quindi 2 mg/kg al giorno per una settimana, con una riduzione graduale del dosaggio nell'arco di tre mesi. La durata totale della terapia è di almeno un anno. Possibili effetti collaterali: soppressione del sistema emopoietico, ridotta resistenza alle infezioni.
- Terapia pulsata con metilprednisolone 1000 mg o desametasone 2 mg/kg al giorno per via endovenosa per tre giorni. Contemporaneamente, il primo giorno, si somministra ciclofosfamide a un dosaggio di 10-15 mg/kg al giorno.
Un regime terapeutico combinato con glucocorticoidi e citostatici è giustificato:
- trattamento efferente sotto forma di plasmaferesi, linfocitaferesi, immunosorbimento;
- terapia anticoagulante (Eparina 5 mila unità 4 volte al giorno, Enoxaparina 20 mg al giorno per via sottocutanea, Nadroparina 0,3 mg al giorno per via sottocutanea;
- terapia antiaggregante piastrinica (Pentossifillina 200-600 mg al giorno per via orale, oppure 200-300 mg al giorno per via endovenosa; Dipiridamolo 150-200 mg al giorno; Reopoliglucina 400 mg per via endovenosa per flebo, a giorni alterni, nella quantità di 10 infusioni; Clopidogrel 75 mg al giorno);
- farmaci antinfiammatori non steroidei - inibitori non selettivi della COX (Diclofenac 50-150 mg al giorno, Ibuprofene 800-1200 mg al giorno);
- inibitori selettivi della COX-2 (Meloxicam o Movalis 7,5-15 mg al giorno con il cibo, Nimesulide o Nimesil 100 mg due volte al giorno, Celecoxib o Celebrex 200 mg al giorno);
- agenti aminocolinici (idrossiclorochina 0,2 g al giorno);
- angioprotettori (Pamidina 0,25-0,75 mg tre volte al giorno, Xantinolo nicotinato 0,15 g tre volte al giorno, per un mese);
- preparati enzimatici (Wobenzym, 5 compresse tre volte al giorno per 21 giorni, poi 3 compresse tre volte al giorno per un lungo periodo);
- farmaci antivirali e antibatterici;
- farmaci sintomatici (medicinali per normalizzare la pressione sanguigna, per normalizzare l'attività cardiaca, ecc.);
- vasodilatatori e bloccanti dei canali del calcio (ad esempio, Corinfar).
La terapia con ciclofosfamide viene eseguita solo in presenza di indicazioni urgenti e se i glucocorticoidi risultano inefficaci. Possibili effetti collaterali derivanti dall'assunzione del farmaco: effetti mielotossici ed epatotossici, anemia, cistite emorragica sterile, nausea e vomito gravi, infezioni secondarie.
La terapia immunosoppressiva deve essere accompagnata dal monitoraggio mensile dei parametri ematici (emocromo completo, conta piastrinica, transaminasi epatiche sieriche, fosfatasi alcalina e attività della bilirubina).
I glucocorticosteroidi sistemici vengono assunti (somministrati) principalmente al mattino, con obbligatoria riduzione graduale del dosaggio e aumento dell'intervallo di somministrazione (somministrazione).
Trattamento fisioterapico
La fisioterapia è controindicata nella periarterite nodosa.
Trattamento a base di erbe
Nonostante la periarterite nodulare sia una patologia piuttosto rara, esistono ancora metodi tradizionali per trattare questo disturbo. Tuttavia, la possibilità di ricorrere a un trattamento a base di erbe deve essere discussa in anticipo con il medico curante, tenendo conto della gravità della patologia e della probabilità di sviluppare effetti collaterali indesiderati.
Nelle fasi iniziali della periarterite nodosa può essere giustificato l'uso di preparati a base di erbe.
- Tre limoni medi e 5 cucchiai di chiodi di garofano vengono tritati in un tritacarne, mescolati con 500 ml di miele e versati in 0,5 l di vodka. Mescolare bene il tutto, versare in un barattolo, chiudere il coperchio e conservare in frigorifero per 14 giorni. Quindi filtrare la tintura e iniziare ad assumerne 1 cucchiaio tre volte al giorno, mezz'ora prima dei pasti.
- Preparare una miscela equivalente di erbe a base di tanaceto, elicriso e rizoma di enula campana. Prendere 1 cucchiaio della miscela, versare un bicchiere di acqua bollente e lasciare in infusione per mezz'ora. Assumere 50 ml di infuso tre volte al giorno prima dei pasti.
- Preparare una miscela equa di fiori di violetta essiccati, foglie di celidonia e mirtilli rossi essiccati. Versare 2 cucchiai della miscela in 0,5 l di acqua bollente e lasciarla raffreddare. Assumere 50 ml 4 volte al giorno, lontano dai pasti.
- Mescolare 1 cucchiaio di elicriso, assenzio ed enula campana, versare in 1 litro di acqua bollente e lasciare in infusione per due ore. Quindi filtrare l'infuso e assumerne 100 ml tre volte al giorno.
Un modo semplice ed efficace per rafforzare le pareti vascolari in caso di periarterite nodulare è il consumo regolare di tè verde. Si consiglia di berne 3 tazze al giorno. Inoltre, è possibile assumere tinture alcoliche di zamaniha o ginseng, che aiuteranno a eliminare più rapidamente le manifestazioni indesiderate della malattia. Queste tinture sono disponibili in qualsiasi farmacia.
Trattamento chirurgico
Il trattamento chirurgico non è il trattamento principale per la periarterite nodosa. L'intervento chirurgico può essere indicato solo in caso di stenosi critica, clinicamente causata da ischemia regionale, o in caso di occlusione dei tronchi arteriosi principali (arterite di Takayasu). Altre indicazioni per l'intervento chirurgico sono:
- tromboangioite obliterante;
- gangrena periferica e altre alterazioni irreversibili nei tessuti;
- stenosi sottofaringea nella granulomatosi di Wegener (dilatazione meccanica della trachea in combinazione con uso locale di glucocorticosteroidi).
L'intervento chirurgico d'urgenza viene prescritto in caso di complicazioni addominali: perforazioni intestinali, peritonite, infarto intestinale, ecc.
Prevenzione
Non esiste un concetto chiaro di prevenzione della periarterite nodulare, poiché le vere cause della malattia non sono completamente note. È assolutamente necessario evitare l'esposizione a fattori che possono favorire lo sviluppo della patologia: evitare l'ipotermia, il sovraccarico fisico e psico-emotivo, condurre uno stile di vita sano, seguire una dieta corretta e proteggersi dalle infezioni batteriche e virali.
Quando compaiono i primi segni sospetti della malattia, è necessario consultare un medico il prima possibile: in questo caso aumentano le possibilità di diagnosticare e curare la periarterite nodulare nella fase iniziale del suo sviluppo.
La prevenzione delle riacutizzazioni della malattia nei pazienti con periarterite nodulare in remissione si basa su un monitoraggio regolare presso il dispensario, un mantenimento sistematico e un rafforzamento della terapia, l'eliminazione degli allergeni, la prevenzione dell'automedicazione e dell'assunzione incontrollata di farmaci. I pazienti con vasculite o periarterite nodulare non devono ricevere sieri né vaccinazioni.
Previsione
Senza trattamento della periarterite nodulare, 95 pazienti su cento muoiono entro cinque anni. Inoltre, la stragrande maggioranza dei decessi si verifica nei primi 90 giorni di malattia. Questo può accadere se la patologia viene diagnosticata in modo errato o prematuro.
Le principali cause di morte nella periarterite nodosa sono l'infiammazione vascolare estesa, l'aggiunta di patologie infettive, l'infarto e l'ictus. [ 12 ]
L'uso tempestivo di farmaci glucocorticoidi aumenta di oltre la metà la percentuale di sopravvivenza a cinque anni. Un effetto ancora più ottimale può essere ottenuto combinando glucocorticoidi con citostatici. Se è possibile ottenere la completa scomparsa dei sintomi della malattia, la probabilità di una sua esacerbazione è stimata a circa il 56-58%. Un fattore sfavorevole per la prognosi è considerato il danno alle strutture del midollo spinale e del cervello. [ 13 ]
La periarterite nodulare geneticamente determinata in età infantile guarisce completamente in circa un caso su due. Nel 30% dei bambini, la malattia mostra una persistente scomparsa dei sintomi nonostante il costante supporto farmacologico. La mortalità nella prima infanzia è del 4%: la morte è causata da danni alle strutture cerebrali e ai nervi cranici. [ 14 ]
Anche in caso di esito favorevole, la periarterite nodosa richiede un monitoraggio reumatologico regolare. [ 15 ] Per evitare ricadute, il paziente deve evitare malattie infettive, sbalzi di temperatura e qualsiasi automedicazione. In alcuni casi, le ricadute possono essere provocate dalla gravidanza o dall'aborto.

