
Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Follicolite decalcificante di Kanko come causa di alopecia areata
Esperto medico dell'articolo
Ultima recensione: 04.07.2025
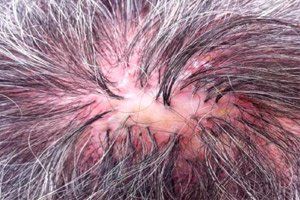
La follicolite decalvante (sinonimo: follicolite atrofica sicosiforme della testa (folliculitis sycosiformis atrophicans capitis, Hoffmann E. 1931) fu descritta per la prima volta da Quinquaud (Quinquaud Ch.E. 1889). Questa dermatosi molto rara è una follicolite batterica cronica del cuoio capelluto, che termina in alopecia atrofica (condizione pseudopelade; decalvo (lat.) - rendere calvo); possono essere colpite anche altre aree della pelle, in particolare quelle ricoperte da peli ispidi e lunghi. Un processo simile sul viso, nella zona di crescita della barba, descritto negli stessi anni, ricevette altri nomi: sicosi lupoide (sycosis lupoides, Brocq L., 1888); eritema sicosiforme cicatriziale (ulerythema sycosiforme, Unna P., 1889; ovkr (greco) = ule (latino) = cicatrice); follicolite atrofica sicosiforme (folliculitis sycosiforme atropicans barbae, Hoffmann E., 1931).
Pertanto, diversi scienziati hanno dato nomi diversi alla stessa dermatosi, evidenziandone i principali tratti caratteristici, dal loro punto di vista: follicolite cronica, simile per decorso ed esito al lupus eritematoso discoide (atrofia); eritema con manifestazioni sicosiformi e cicatrici; follicolite cronica, simile alla sicosi, ma che porta ad atrofia. Già nelle prime descrizioni della follicolite decalvante e della sicosi lupoide, sono state individuate caratteristiche comuni per entrambe le dermatosi, determinandone le manifestazioni cliniche: follicolite cronica, che porta senza pustole e ulcerazioni ad atrofia e calvizie persistente, elevata resistenza alla terapia. Le differenze risiedono nella distribuzione della follicolite cronica (follicolite raggruppata in piccoli focolai, rispetto ai focolai individuali di grandi dimensioni formatisi) e nella sua localizzazione predominante (sul cuoio capelluto o sulla pelle del viso). Successivamente si è scoperto che, oltre alla cute del viso, la sicosi lupoide (LS) può colpire anche il cuoio capelluto, così come la cute del pube e delle ascelle. Solo molti anni dopo è diventato definitivamente chiaro che la sicosi lupoide descritta da Brok non è una forma nosologica indipendente, ma un duplicato della stessa malattia: la follicolite decalvante è una variante clinica unica e rara.
Cause della follicolite decalvante
L'agente eziologico è considerato Staphylococcus aureus; è inoltre possibile la colonizzazione dei follicoli piliferi da parte di microflora Gram-negativa. Tuttavia, il trattamento con antibiotici ad ampio spettro fornisce solo un effetto terapeutico temporaneo, strettamente limitato dalla durata del trattamento. Ciò conferma il ruolo dominante del macroorganismo, le alterazioni della sua reattività e una riduzione della protezione immunitaria.
Patogenesi
Condizione seborroica, ridotta resistenza causata da diabete mellito, nefrite cronica, disproteinemia e altri fattori che portano alla soppressione del sistema immunitario possono predisporre a questa dermatosi. Sono stati descritti casi di guarigione spontanea di follicolite decalvante (DF) dopo l'estrazione di denti cariati complicati da parodontite. La colonizzazione batterica dei follicoli piliferi è molto probabilmente solo un collegamento patogenetico. Il motivo per cui la follicolite cronica si conclude con atrofia cutanea e calvizie persistente rimane poco chiaro. Nei pazienti con follicolite decalvante, o sicosi lupoide, i moderni metodi di ricerca riescono sempre a rilevare disturbi specifici e significativi nella funzionalità del sistema immunitario, degli organi interni e di altri apparati corporei.
Sintomi della follicolite decalvante di Kenco
La follicolite decalvante si manifesta solitamente isolatamente sul cuoio capelluto, principalmente nelle regioni temporali e parietali; le lesioni dell'area frontale si localizzano al margine di crescita dei peli e assomigliano a un'ofiasi. In alcuni casi, sono interessate anche le regioni ascellari e pubiche. Le eruzioni di noduli follicolari infiammatori, meno frequentemente pustole, di solito non causano sensazioni soggettive e sono quindi spesso visibili. Le dimensioni degli elementi esantematici variano da una capocchia di spillo a una lenticchia. Al centro, gli elementi papulosi e pustolosi sono attraversati da capelli integri o spezzati, e una piccola corona di iperemia è visibile lungo la loro circonferenza. La follicolite è caratterizzata da uno sviluppo estremamente lento; persiste a lungo senza una dinamica evidente e spesso non si conclude con la formazione di una pustola. Le singole pustole follicolari compaiono solo dopo una lunga evoluzione delle papule follicolari ("pustola secondaria" secondo Mashkilleyson LN, 1931). Al centro di piccoli focolai raggruppati, si forma gradualmente una lieve atrofia cicatriziale con calvizie persistente. Quando diversi focolai adiacenti si fondono, si formano focolai più grandi di alopecia cicatriziale, all'interno dei quali a volte sono conservati singoli capelli. Nella zona di confine, continuano a comparire nuovi noduli follicolari e pustole, squame e croste, causando una lenta crescita periferica. Pertanto, la follicolite decalvante porta alla formazione di focolai di calvizie atrofica di diverse dimensioni e forme (condizione di pseudopelade). Il decorso della dermatosi è cronico e dura per molti anni e persino decenni. Talvolta, il numero di nuove follicoliti che compaiono nella circonferenza dei focolai di calvizie atrofica è ridotto al minimo. La follicolite decalvante del cuoio capelluto può essere associata a focolai di sicosi lupoide (LS) sulla pelle del viso o in altre localizzazioni.
La sicosi lupoide colpisce principalmente uomini di mezza età e anziani. La localizzazione abituale di uno o due focolai di LS sono le superfici laterali delle guance villose, le tempie e, meno frequentemente, il mento e il labbro superiore (Milman IS, 1929). La lesione è spesso monolaterale e si trova nell'area di crescita dei peli nella regione temporale o sulla guancia sopra i rami orizzontali e ascendenti della mandibola. Una lesione di LS può presentarsi isolatamente come una grande lesione singola o sul cuoio capelluto. Inizialmente, sullo sfondo dell'iperemia, compaiono noduli follicolari infiammatori raggruppati e pustole nella stessa area, così come piccole croste giallo chiaro e squame grigiastre localizzate nei follicoli, facilmente rimovibili mediante raschiamento. Questi elementi si fondono e formano una placca infiammatoria rotonda o ovale ben definita con un diametro di 2-3 cm o più, di colore rosso vinoso (come nell'erisipeloide) con un infiltrato piatto e indolore alla base. Gradualmente, nella sua parte centrale, la pelle diventa pallida, si assottiglia, diventa liscia, priva di peli e leggermente infossata: si sviluppa un tratto caratteristico del focolaio formato dalla sicosi lupoide: l'atrofia centrale. Entro i suoi limiti, non compaiono più nuove eruzioni cutanee e possono ancora rimanere singoli peli o ciuffi di peli che crescono da uno o più follicoli. La zona periferica del focolaio, larga circa 1 cm, è leggermente rialzata, più satura di colore rosso e moderatamente infiltrata. Al suo interno si trovano numerose papule follicolari con rare pustole follicolari, alcune delle quali sono percepite come bolle. Al centro di questi elementi si trovano ancora peli conservati, alcuni dei quali spezzati, così come un numero significativo di croste e squame facilmente rimovibili localizzate in sede follicolare. La lesione aumenta lentamente di dimensioni a causa della comparsa di nuova follicolite e di singole pustole follicolari nella zona periferica. Talvolta la crescita della lesione prevale in uno dei suoi focolai, modificandone i contorni rotondi. Diascopiando il margine della lesione, il sintomo "gelatina di mela" non viene identificato. La LS procede cronicamente per molti mesi e anni. Le manifestazioni cliniche della sicosi lupoide del cuoio capelluto sono più uniformi. Nella lesione formata, domina una zona atrofica liscia e priva di peli. Nella zona periferica, la cresta rialzata è assente, sono presenti solo singole follicoliti di lunga durata e pustole circondate da una stretta orlo iperemico, oltre a piccole squame e croste isolate. Pertanto, sul cuoio capelluto, le manifestazioni della sicosi lupoide e della follicolite decalvante sono praticamente indistinguibili. Le condizioni generali dei pazienti non sono alterate, le sensazioni soggettive sono solitamente assenti e i disturbi sono limitati a un difetto estetico.
Istopatologia
Nell'epidermide si osserva una piccola ipercheratosi focale, masse cornee sfrangiate e marcata acantosi. Le cellule dello strato spinoso sono nettamente alterate, soprattutto nelle file inferiori, dove si osservano segni di marcata distrofia vacuolare. Le aperture dei follicoli piliferi sono significativamente dilatate e riempite di masse cornee. Nel derma si osserva un denso infiltrato linfoistiocitario perivascolare e perifollicolare, con mastociti plasmatici e neutrofili meno comuni. In alcuni casi, l'infiltrato è costituito quasi interamente da plasmacellule. Nello stadio atrofico finale, il quadro patomorfologico differisce poco dalle alterazioni caratteristiche dello stato di pseudopelade nello stadio avanzato.
Diagnosi della follicolite decalvante di Kenco
Sul cuoio capelluto, le manifestazioni di follicolite decalvante o sicosi lupoide si differenziano principalmente da quelle patologie che si manifestano come follicolite cronica e pustole follicolari e portano a uno stato di pseudopelade. Pertanto, quando l'atrofia della DF (o LS) non si è formata nella parte centrale della lesione, si differenzia dalle micosi del cuoio capelluto, tra cui la forma scutellare del favo, la sicosi volgare e, più tardi, con acne necrotica, follicolite e perifollicolite ascessualizzante e che sottomina la testa di Hoffmann, istiocitosi da cellule di Langerhans e dermatosi pustolosa erosiva. Poiché papule e tubercoli follicolari sul cuoio capelluto possono assomigliare a follicolite cronica e pustole, si differenzia anche dal lichen planus follicolare, dal lupus eritematoso, dal lupus tubercolare, dalla leishmaniosi lupoide e dalla sifilide tubercolare. L'esame istologico degli elementi tipici dell'eruzione cutanea (follicolite, pustole, ecc.) dalla zona periferica attiva della lesione fornisce un aiuto significativo nello stabilire la diagnosi finale.
Diagnosi differenziale con micosi del cuoio capelluto. L'esame micologico è necessario per la presenza di capelli desquamati e alterati, squame crostose gialle, pustole follicolari, noduli e nodi follicolari infiammatori, croste purulente-sanguinose con frammenti di capelli e focolai di alopecia cicatriziale di varie dimensioni sul cuoio capelluto. In presenza di queste manifestazioni, soprattutto nei bambini e negli anziani, è consigliabile escludere la micosi del cuoio capelluto. Nell'esame di altre aree cutanee, prestare attenzione alle condizioni delle unghie di mani e piedi. È necessario condurre un esame fluorescente dei capelli, un esame microscopico e colturale di capelli alterati, squame cutanee e ungueali, croste, secrezione purulenta. Il metodo più rapido e informativo è l'esame microscopico dei capelli alterati (rotti a livello cutaneo, con aspetto di "punti neri", e alti 3-5 mm, con una punta alla base, grigia, opaca, deformata a forma di "macchie", "punti esclamativi"). Il rilevamento degli elementi fungini e la chiarificazione delle caratteristiche della lesione del capello consentono al medico di diagnosticare la micosi del cuoio capelluto e di farsi un'idea del genere dell'agente patogeno e della probabile epidemiologia della malattia.
La sicosi lupoide (LS o DF) differisce dalla sicosi volgare per la predominanza di follicolite cronica, che solo una piccola parte termina con la formazione di pustole follicolari, la presenza di 1 o 2 (con DF - di più) focolai chiaramente definiti a lenta crescita periferica e l'esistenza di 2 zone al loro interno (ad eccezione dei focolai sul cuoio capelluto): una zona centrale, ampia, di atrofia cicatriziale, e una periferica, stretta, serpigginizzante, a forma di cresta rossa, dove si forma la nuova follicolite. Anche la localizzazione caratteristica della LS è diversa: la regione temporale e la superficie laterale della guancia, il cuoio capelluto e, molto meno frequentemente, il mento e il labbro superiore, che sono le zone preferite per la sicosi volgare. È inoltre necessario tenere conto della maggiore resistenza della DS (o DF) al trattamento, rispetto alla sicosi volgare, nonché delle differenze nel quadro patomorfologico. La zona periferica attiva del cuoio capelluto nella DF (o DS), importante per la diagnosi clinica e istologica, è debolmente espressa ed è rappresentata solo da singole follicoliti e pustole follicolari. In questo modo, la follicolite decalvante, o sicosi lupoide, si differenzia da molte altre dermatosi del cuoio capelluto, determinando uno stato di pseudopelade.
La follicolite decalvante (o sicosi lupoide) del cuoio capelluto deve essere differenziata dall'acne necrotica (NA), o follicolite necrotica di questa localizzazione. Con un elemento eruttivo primario comune (follicolite) e un decorso cronico di queste rare dermatosi, esse differiscono nella localizzazione e distribuzione della follicolite, nonché nella velocità e nelle caratteristiche della sua evoluzione. Nella DF, o LS, a differenza dell'acne necrotica, sono caratteristiche papule follicolari di lunga durata con un diametro di 2-5 mm, che si trasformano lentamente in pustole singole senza necrosi centrale e croste necrotiche di colore marrone sporco. Nella DF o LS, la follicolite cronica è raggruppata, cresce perifericamente e si fonde senza pustolizzazione, necrosi centrale e prurito, portando alla formazione di focolai lisci di alopecia atrofica (condizione di pseudopelade). Nell'acne necrotica, ad esempio, la localizzazione preferita è la pelle della fronte lungo il margine di crescita dei peli (un'area di diversi centimetri di larghezza all'esterno e all'interno dell'attaccatura dei capelli), le aree temporali, la nuca; raramente l'eruzione cutanea può estendersi a orecchie, naso, aree centrali del torace e schiena. Nell'acne necrotica, la follicolite si manifesta nelle persone anziane, di solito in concomitanza con uno stato seborroico, è accompagnata da prurito e si trasforma rapidamente in elementi papulo-pustolosi, quindi in papulonecrotici. Sono sempre isolati, delimitati l'uno dall'altro, non crescono perifericamente e quindi non si fondono in focolai più grandi. Nell'acne necrotica, papule e papulo-pustole follicolari rosso-violacee di 2-4 mm di diametro diventano rapidamente necrotiche al centro e sono ricoperte da croste necrotiche di colore marrone sporco. Sono strettamente aderenti, persistono a lungo, quindi dominano le manifestazioni cliniche e sono più caratteristiche dell'acne necrotica, o follicolite necrotica. Dopo la rimozione delle croste, rimangono sulla pelle cicatrici isolate, simili a quelle del vaiolo, che assomigliano a cicatrici da tubercolosi papulonecrotica o da sifilide tubercolare a gruppi. Sul cuoio capelluto, le cicatrici da NU sono appena visibili e non portano alla formazione di focolai di atrofia cicatriziale rapidamente rilevabili. Anche le alterazioni istologiche in queste dermatosi sono diverse. Una peculiarità del quadro istologico dell'acne necrotica è la localizzazione di un ascesso granulocitario con necrosi dell'epitelio dell'imbuto del follicolo pilifero all'interno del follicolo. L'infiltrato perifollicolare è costituito da neutrofili, linfociti e mastociti; sono presenti trombosi vascolari nella zona infiammatoria periferica.
Le manifestazioni iniziali della follicolite e della perifollicolite ascessuale e sottominante di Hoffmann (FPAP) del cuoio capelluto possono assomigliare alla follicolite decalvante (DF o sicosi lupoide). Tuttavia, con manifestazioni cliniche consolidate, queste dermatosi presentano poche somiglianze, che si limitano all'infiammazione cronica del follicolo pilifero e a un decorso persistente e prolungato, che porta ad alopecia cicatriziale. La profondità della lesione, le alterazioni infiammatorie nell'area del follicolo pilifero, il principale elemento dell'eruzione cutanea e la sua evoluzione sono differenti. Nella DF (o LS), la follicolite cronica superficiale del cuoio capelluto si raggruppa e si fonde in focolai senza pustole, senza formazione di noduli ascessuali sottocutanei e senza formazione di aperture fistolose con secrezione purulenta-sanguinosa e croste. Nell'area centrale, più estesa, della lesione si forma una cicatrice atrofica liscia, lucida e sottile (condizione di pseudopelade). Nella zona marginale della lesione, predominano papule follicolari con pustole singole e un bordo iperemico lungo la circonferenza, nonché squame e croste facilmente distaccabili. Nella FPAP, a differenza della DF (o LS), l'elemento cutaneo dominante è costituito da linfonodi profondi con un diametro compreso tra 0,5 e 1,5 cm, che si fondono, formano ascessi e perforano i tessuti. Si formano come conseguenza dell'evoluzione di follicolite ascessuale e sottominante profonda e perifollicolite. Quando i linfonodi formano ascessi, si formano numerosi tratti fistolosi sottocutanei, che sembrano sottominare la cute e si aprono in superficie con numerose aperture. Premendo sull'area infiltrata con superficie irregolare, si verifica la fuoriuscita simultanea di secrezione purulenta e sanguinolenta da diverse aperture fistolose distanziate tra loro, il che è considerato caratteristico di questa rara dermatosi. È interessante notare che la lesione profondamente penetrante (fino al casco tendineo) non è accompagnata da iperemia pronunciata del cuoio capelluto e rimane leggermente dolorosa. La FPAP si verifica solo negli uomini di età compresa tra 20 e 30 anni con marcata seborrea. In alcuni casi, questa dermatosi si associa ad acne sferica e inversa. Dopo la cicatrizzazione dei singoli focolai di FPAP, non solo persiste una calvizie atrofica, ma anche cicatrici ipertrofiche e irregolari, soprattutto nella regione occipitale.
In alcuni casi, l'istiocitosi a cellule di Langerhans del cuoio capelluto è clinicamente molto simile alle manifestazioni della follicolite decalvante, o sicosi lupoide, di questa localizzazione. Queste malattie sono croniche, in costante progressione e portano a uno stato di pseudopelosi, in cui le manifestazioni caratteristiche della dermatosi pregressa non sono conservate. In alcuni pazienti, la lesione del cuoio capelluto da istiocitosi è isolata, ma più spesso si tratta di un frammento di alterazioni sistemiche causate dalla proliferazione delle cellule di Langerhans nella cute e nelle mucose visibili o dalla proliferazione di macrofagi in altri tessuti (nelle ossa, nel sistema nervoso centrale, nel fegato, a livello intraorbitario, ecc.). In questi casi, oltre alle comuni manifestazioni cutanee dell'istiocitosi (che possono anche assomigliare a manifestazioni di altre dermatosi: malattia di Darier, follicolite decalvante, acne necrotica, ecc.), si presentano altre manifestazioni caratteristiche di questa malattia molto rara. Pertanto, le più comuni sono lesioni polmonari, focolai di distruzione nelle ossa (in particolare nel cranio), danni all'ipofisi posteriore (che si manifestano con sintomi di diabete insipido), esoftalmo causato da infiltrazione retrobulbare di tessuto adiposo, danni alla mucosa orale (infiltrazione e gonfiore delle gengive, ulcere, allentamento e perdita di denti). In alcuni casi, le manifestazioni cliniche del diabete insipido e dell'istiocitosi del cuoio capelluto sono molto simili.
Data la grande somiglianza delle manifestazioni cliniche di queste dermatosi sul cuoio capelluto, è possibile distinguere sintomi individuali non caratteristici della dermatosi del cuoio capelluto. La differenza più significativa è la presenza di elementi papulo-pustolosi e pustolosi nella zona attiva dell'istiocitosi cutanea del cuoio capelluto, non associati ai follicoli piliferi, nonché di singole erosioni superficiali e ulcere di forma allungata che si rivelano dopo il distacco delle croste. Questi difetti superficiali leggermente dolorosi presentano una forma allungata (fino a 0,5 cm di larghezza e fino a 1 cm di lunghezza), una superficie irregolare e sporgono leggermente al di sopra del livello cutaneo. L'evoluzione di questi elementi porta allo sviluppo di aree di atrofia cutanea di diverse dimensioni e forme, situate nella circonferenza di una lesione atrofica continua di calvizie, a volte sotto forma di pizzo, che causa un significativo diradamento dei capelli in questa zona. Forse, in alcuni pazienti con dermatosi del cuoio capelluto, diagnosticata senza conferma istologica.
Oltre alla follicolite decalvante (DF), il lupus eritematoso discoide porta anche alla condizione di pseudopelade. Nella fase attiva, le dermatosi si differenziano per i diversi tipi di elemento primario dell'eruzione cutanea. Nella DF, l'elemento primario dell'eruzione cutanea è una piccola papula infiammatoria follicolare (2-5 mm di diametro), la cui evoluzione non sempre si conclude con la formazione di una pustola follicolare. Al centro, questi elementi sono penetrati da un pelo (talvolta spezzato) e nella circonferenza è presente una stretta corona iperemica. Il raschiamento dell'eruzione cutanea non causa dolore intenso e le squame grigiastre e le croste follicolari giallo chiaro si separano facilmente dalla superficie interessata. Nella parte centrale della lesione, si verifica un'atrofia superficiale della pelle con perdita di peli, senza la formazione di nuove eruzioni cutanee al suo interno. La DF è caratterizzata da un decorso cronico lungo, indipendentemente dal periodo dell'anno e dall'assenza di riacutizzazioni dopo l'esposizione al sole. La lesione è spesso isolata, senza focolai in altre sedi. Nei casi tipici di lupus eritematoso discoide, l'elemento primario dell'eruzione cutanea è una macchia infiammatoria che si trasforma in una placca con ipercheratosi, con conseguente atrofia. Sulla sua superficie sono presenti squame ipercheratosiche saldamente ancorate con tappi corne disposti in modo irregolare. Raschiare le lesioni è doloroso e le squame si separano con difficoltà dalla superficie. Lungo la periferia delle lesioni in crescita si osserva una rima iperemica, mentre al centro si sviluppa relativamente rapidamente un'atrofia cutanea con teleangectasie e perdita di capelli. Le recidive della dermatosi si verificano spesso su vecchie aree atrofiche della pelle. Oltre al cuoio capelluto, le lesioni da lupus eritematoso si verificano solitamente sui padiglioni auricolari, sul dorso del naso, sulla regione malare delle guance, ecc. In queste dermatosi, anche le alterazioni istologiche delle lesioni variano significativamente.
La follicolite decalvante (o sicosi lupoide) differisce dal lichen ruber decalvante follicolare per la comparsa dell'elemento eruttivo primario, che può essere notato solo nella fase attiva della malattia. Ai margini della lesione dell'alopecia atrofica nella DF si trovano piccole papule infiammatorie follicolari a lenta evoluzione, che danno origine a singole pustole follicolari. L'interessamento del cuoio capelluto da parte di queste dermatosi è solitamente isolato; raramente la sicosi lupoide (o DF) può interessare anche la regione temporale e la superficie laterale delle guance. Nel lichen ruber decalvante follicolare, l'elemento eruttivo primario è una piccola papula follicolare conica con una spina cornea al centro, che porta ad alopecia atrofica. Il rilevamento di lesioni caratteristiche del lichen planus su altre aree cutanee (incluse le aree ascellari e pubiche), sulla mucosa orale e sulle unghie facilita la diagnosi preliminare. È importante confermarla mediante esame istologico della cute interessata; I cambiamenti patomorfologici in queste dermatosi sono stati descritti in precedenza.
Il focolaio della follicolite decalvante (DF o sicosi da luposo-LS) differisce dalla tubercolosi da luposo della pelle (forma serpiginizzante) per l'elemento primario dell'eruzione cutanea. La tubercolosi lupica (LT), che raramente colpisce il cuoio capelluto, è caratterizzata da tubercoli piatti e confluenti, di colore rosso-giallastro, di consistenza molle, con un sintomo diastolico positivo di "gelatina di mela". I tubercoli non sono associati a follicoli piliferi e non sono presenti pustole. Nella DF (o LS), nella zona di confine del focolaio attorno a papule follicolari e pustole singole, l'iperemia è più pronunciata sotto forma di un bordo stretto, e nella zona centrale si osserva un'atrofia cutanea liscia e superficiale con calvizie senza nuove eruzioni cutanee attive. Nella LT, che è spesso localizzata sul viso, compaiono nuovi tubercoli (recidive sulla cicatrice) sullo sfondo dell'atrofia cutanea ed è anche possibile la formazione di ulcere, cosa che non si verifica nella DF (o LS). Le dermatosi presentano quadri istologici diversi. La dermatosi tubercolare (DF) è caratterizzata da microascessi intrafollicolari e infiltrati perifollicolari, prevalentemente linfoistiocitari, nel derma. Nel LT, il granuloma tubercolare è localizzato nel derma ed è costituito da gruppi di cellule epitelioidi con focolai di necrosi, diverse cellule giganti situate tra le cellule epitelioidi e un involucro di cellule linfoidi nella circonferenza.
Il cuoio capelluto non è quasi mai colpito dalla leishmaniosi, poiché i capelli proteggono dalle punture di zanzara. Tuttavia, l'infezione può verificarsi all'attaccatura dei capelli, portando allo sviluppo di leishmaniosi ulcerosa tardiva (antroponotica), leishmaniosi acutamente necrotizzante (zoonotica) e, ancora più raramente, leishmaniosi cutanea lupoide (tubercolare) cronica (LLC). Tutte le forme della malattia provocano la formazione di una cicatrice e una calvizie persistente all'interno dei suoi confini. Le manifestazioni della forma lupoide della leishmaniosi cutanea possono assomigliare a una lesione da follicolite decalvante (o sicosi lupoide). Per differenziarle, è necessario determinare il tipo di elemento primario dell'eruzione, accertare dall'anamnesi se il paziente ha precedentemente vissuto in aree endemiche per la leishmaniosi e se il paziente ha sofferto di leishmaniosi cutanea in passato. A differenza della DF (LS), la LLK è caratterizzata da piccoli tubercoli giallo-marroni non associati a follicoli piliferi e che compaiono attorno a un leishmanioma cicatrizzato o cicatrizzato. I tubercoli sono solitamente localizzati sul viso e sono completamente identici per dimensioni, colore, consistenza e sintomatologia "gelatina di mela" alle manifestazioni cliniche della forma piatta del lupus tubercolare cutaneo. Pertanto, la DF (LS) si differenzia dalla leishmaniosi lupoide cutanea allo stesso modo della lupus tubercolare. L'esame istologico rivela un granuloma nel focolaio di LLK, ma la piccola quantità del patogeno in questa rara forma della malattia complica la diagnosi. La leishmania può essere rilevata nel focolaio di LLK mediante ripetuti esami batterioscopici di strisci sottili preparati da raschiature di tessuto tubercolare e colorati con il metodo di Giemsa-Romanovsky.
La follicolite decalvante (o DF) differisce dalla sifilide tubercolare serpiginizzante del cuoio capelluto (BS) per l'elemento eruttivo primario e la sua diversa evoluzione. Nella DF, nella zona periferica della lesione si osservano piccole papule follicolari infiammatorie (2-5 mm) e singole pustole follicolari, squame e croste. Nella sifilide tubercolare serpiginizzante, nella parte periferica della lesione sono visibili tubercoli delle dimensioni di una lenticchia, di colore rosso scuro, lisci, emisferici, densi, non associati a follicoli piliferi. Lungo i margini della lesione, sono raggruppati strettamente e si fondono, alcuni di essi si ulcerano, formando ulcere rotonde e ovali con bordi a creste, ripidi e rotti, con un fondo untuoso o croste sanguinolente in superficie. Tali manifestazioni non si verificano con la sifilide tubercolare (DF) (o LS), così come la cicatrice atrofica cellulare continua, irregolare, con contorni smerlati e pigmentazione lungo il perimetro che persiste dopo la cicatrizzazione sifilide. Anche le alterazioni patomorfologiche delle lesioni differiscono. Nella sifilide tubercolare, a differenza della DF, si riscontra un infiltrato granulomatoso nel derma.
La dermatosi pustolosa erosiva del cuoio capelluto è una malattia molto rara a eziologia sconosciuta, recentemente descritta in donne anziane. La dermatosi ha un decorso cronico recidivante a lungo termine e porta anche a uno stato di pseudopelosi. Tuttavia, le manifestazioni cliniche di EPD e DF differiscono. Pertanto, con EPD, compaiono sul cuoio capelluto pustole piatte non associate a follicoli piliferi, difetti cutanei erosivo-ulcerativi e croste purulente-sanguinose. Va inoltre considerato che la DF, o LS, colpisce sia donne che uomini dopo la pubertà. Anche il quadro patomorfologico di queste dermatosi è diverso. A differenza dei microascessi intrafollicolari con infiltrati linfoistiocitari perifollicolari e perivascolari nel derma, caratteristici della DF, nella EG l'infiammazione aspecifica del derma è accompagnata da necrosi dell'epidermide e dei suoi annessi, acantosi e pustole sottocorneali. Le plasmacellule predominano nell'infiltrato dermico; nella fase iniziale si osservano segni di vasculite leucocitoclastica. Tuttavia, l'immunofluorescenza diretta è solitamente negativa.
Trattamento dei pazienti con follicolite decalvante
I pazienti con sospetta follicolite decalvante (o sicosi lupoide) devono essere sottoposti a visita medica approfondita per confermare la diagnosi (inclusa una biopsia della cute interessata) e per determinare la patogenesi specifica della ridotta resistenza (focolai cronici di infezione, diabete mellito scompensato, nefrite cronica, disproteinemia, ecc.). Il trattamento generale ed esterno dei pazienti con questa dermatosi si differenzia sostanzialmente poco dal trattamento della sicosi volgare (stafilococcica). Gli antibiotici vengono prescritti per via sistemica, tenendo conto della tolleranza del paziente e della sensibilità della flora batterica. Per uso esterno si utilizzano agenti antimicrobici antisettici e disinfettanti: soluzione di clorexidina bigluconato allo 0,1%, soluzione di diossidina, soluzione di miramistina allo 0,01%, soluzione di Fukortsin, nonché mupirocina al 2% o mafenide al 10% sotto forma di unguento, ecc. Nella zona periferica attiva della lesione, i peli vengono rimossi dai follicoli piliferi interessati. Se questi agenti non sono sufficientemente efficaci, si raccomanda di prescrivere antibiotici combinati con un glucocorticoide sotto forma di spray, lozione o crema. Il trattamento viene prescritto ai pazienti durante le riacutizzazioni, viene eseguito per lungo tempo, a cicli, con un cambio di farmaco. Attualmente, la radioterapia non viene quasi mai prescritta alle lesioni, che in precedenza veniva utilizzata con un buon effetto terapeutico, sebbene non sempre a lungo termine. Il confronto dinamico dei modelli-copie delle lesioni consente di determinare tempestivamente la progressione della malattia e di prescrivere una terapia razionale.
Tattiche del medico per la pseudopelade
Quando si visita un paziente con pseudopelada, il compito principale è stabilire la forma nosologica della dermatosi che ha portato all'alopecia atrofica focale. È razionale escludere innanzitutto le patologie che più spesso portano alla condizione di pseudopelada: forme atrofiche di lichen planus, lupus eritematoso discoide o disseminato, sclerodermia, follicolite decalvante, forme atrofiche di micosi cutanea, ecc. Nel percorso diagnostico, il medico si aspetta difficoltà dovute a una serie di fattori oggettivi. Pertanto, in alcuni casi, le manifestazioni attive di dermatosi sulla cute del cuoio capelluto sono assenti o non significative. Ciò può essere dovuto all'inizio della remissione della malattia o al suo decorso latente ("smoldering"). In caso di danno predominante agli strati profondi del derma del cuoio capelluto, le alterazioni infiammatorie sulla superficie cutanea sono appena percettibili. Pertanto, le manifestazioni caratteristiche di varie dermatosi atrofiche in questa localizzazione risultano attenuate, con conseguente riduzione delle differenze cliniche. L'eruzione cutanea comune e dominante è l'atrofia focale della pelle con calvizie. Ciò complica oggettivamente la diagnosi della dermatosi che ha portato allo sviluppo della pseudopelosi, soprattutto nei casi in cui è limitata al cuoio capelluto.
Per stabilire una diagnosi, sono necessari i dati anamnestici, l'esame obiettivo non solo del cuoio capelluto, ma anche del resto della superficie cutanea, nonché di capelli, unghie, mucose visibili ed esami di laboratorio (principalmente micologici e istologici). Sulla base dei dati anamnestici, si stabilisce l'età del paziente al momento della diagnosi di alopecia atrofica focale. Pertanto, la presenza di un difetto cutaneo sul cuoio capelluto fin dalla nascita e l'assenza di progressione in futuro consentono di sospettare un difetto dello sviluppo: l'aplasia congenita della pelle. Alcune genodermatosi si verificano spesso nei bambini e possono portare a una condizione di pseudopelosi (ad esempio, ittiosi congenita e volgare, epidermolisi bollosa distrofica congenita, incontinentia pigmenti (nelle bambine) o cheratosi follicolare di Siemens (nei bambini), ecc.
Nell'esame del cuoio capelluto interessato, si presta particolare attenzione all'area confinante con il focolaio di calvizie atrofica, nonché ai ciuffi di capelli rimanenti nell'area della pseudopelade. Nella fase attiva della malattia, in queste aree si possono riscontrare un tipico elemento cutaneo primario e eruzioni cutanee secondarie. Il medico deve costantemente stabilire la morfologia degli elementi cutanei primari e secondari e le loro caratteristiche (colore, dimensioni, forma, connessione con il follicolo pilifero, presenza di una spina corne al centro, possibili alterazioni dei capelli, ecc.). Nei casi in cui l'elemento cutaneo primario non possa essere rilevato, è importante esaminare le eruzioni cutanee secondarie (erosioni o ulcere, croste - purulente, sanguinolente, sierose o necrotiche, ecc.), che sono una conseguenza dell'evoluzione dell'elemento primario e quindi contribuiscono indirettamente alla sua determinazione. Tenendo conto del tipo di elemento primario dell'eruzione cutanea, si effettua la diagnosi differenziale tra dermatosi che si manifestano con eruzioni cutanee uguali o simili (vedere algoritmi diagnostici per dermatosi che portano a una condizione di pseudopelade).
Dopo aver completato un esame obiettivo dell'area della pseudopelosi e aver formulato un parere preliminare sulla genesi della dermatosi iniziale, il medico procede a un esame approfondito del paziente. Vengono esaminate l'intera superficie cutanea, le condizioni dei suoi annessi e le mucose visibili. Se vengono rilevate eruzioni cutanee in altre localizzazioni (ad eccezione del cuoio capelluto), ne vengono stabilite coerentemente la morfologia e la nosologia. Al di fuori del cuoio capelluto, le dermatosi atrofiche mantengono le loro caratteristiche cliniche. Ciò vale anche per le alterazioni patomorfologiche della pelle. A seconda delle manifestazioni cliniche, vengono eseguiti i necessari esami di laboratorio (micologici, batteriologici, istologici, immunologici, ecc.).
Nella stragrande maggioranza dei casi, la pseudopelade e le lesioni cutanee in altre localizzazioni sono causate dalla stessa dermatosi. Pertanto, la conoscenza della morfologia e della nosologia delle eruzioni cutanee su cute liscia (o mucosa) predetermina praticamente la diagnosi della patologia sottostante che ha portato alla pseudopelade. In ogni caso di pseudopelade progressiva, è necessario un esame istologico della cute interessata, poiché non è realistico stabilire una diagnosi affidabile basandosi solo sul quadro clinico. È consigliabile eseguire una biopsia cutanea nell'area in cui sono presenti gli elementi primari caratteristici dell'eruzione cutanea. La conclusione sulla struttura patomorfologica dell'elemento primario dell'eruzione cutanea è un elemento importante e decisivo per la verifica della diagnosi.

